Wir sind spezialisiert auf Erkrankungen des Herz-Kreislauf-Systems, der arteriellen und venösen Gefäße. Ein weiterer Schwerpunkt unserer Arbeit ist die Diagnostik und die Behandlung von Herzrhythmusstörungen. Weiterhin befassen wir uns mit den Ursachen und den Folgeerkrankungen des Bluthochdrucks.
Alle Formen der koronaren Herzkrankheit (KHK) mit akutem Verschluss der Herzkranzarterien beim akuten Herzinfarkt bis hin zur Angina pectoris (Brustschmerz) mit den chronischen Formen der KHK werden in unserem Herzkatheterlabor untersucht und behandelt.
Ebenso kommen wir lebensbedrohlichen und symptomatischen Herzrhythmusstörungen auf die Spur. Falls notwendig, implantieren wir Schrittmacher und Defibrillatoren/ICD. Überdies können in unserem hochmodernen Elektrophysiologie-Labor verschiedenste Herzrhythmusstörungen behandelt werden. Ein besonderer Schwerpunkt ist dabei die Therapie von Vorhofflimmern.
Auch Herzrhythmusaggregate bei Herzschwäche (sog. CRT-Geräte) und Vorhofohr- und Vorhofscheidwandschirmchen (LAA- und PFO-Occluder) werden durch uns eingesetzt.
Durch gut ausgebildete Mitarbeiter:innen, ausgestattet mit langjähriger Erfahrung, exzellente Medizintechnik und kurze Wege bieten wir Ihnen eine optimale kardiologische Versorgung.
Der Schwerpunkt der Kardiologie und Angiologie am Standort Coesfeld steht unter der Leitung von Dr. med. Markus Emmerich.
Schwerpunkte am Standort Coesfeld sind dabei die invasive Diagnostik und interventionelle Kardiologie, die Schrittmachertherapie und die Ultraschalldiagnostik.
Die nicht-invasiven angiologischen Untersuchungen insbesondere zur Erkennung von arteriellen Durchblutungsstörungen und für die Diagnose von tiefen Beinvenenthrombosen werden routinemäßig durchgeführt.
Bei einem Großteil der Patient:innen (etwa 1.200 pro Jahr) werden die Herzkranzarterien (Koronarangiographie) dargestellt, ca. 450 Patient:innen werden wegen der dabei nachgewiesenen Gefäßengen mittels Dilatation (PCI) mit einer Gefäßstütze (Stent) versorgt. Weitere invasive Untersuchungen erfolgen bei Patient:innen mit Herzschwäche, Herzklappenfehler oder Rhythmusstörungen.
Dazu ist die Klinik mit einer volldigitalen, strahlenarmen Untersuchungseinheit ausgestattet. Durch den vorgehaltenen ärztlichen und pflegerischen Rufdienst (24/7) ist der sofortige Eingriff bei Herzinfarkten oder bei Patient:innen mit akutem Koronarsyndrom bei uns an sieben Tagen der Woche rund um die Uhr gewährleistet.
Zur Überwachung der interventionell behandelten Patient:innen stehen in unmittelbarer Nähe zum Katheterlabor Überwachungsbetten mit einem Zentralmonitoring als “intensiv care unit” zur Verfügung. In der CPU mit vier Betten werden alle Patient:innen mit akuten Herzproblemen insbesondere mit Herzinfarkt-Verdacht versorgt. Auch die Herzinfarkt Patient:innen werden hier durch ein extra ausgebildetes Team nachbetreut.
In etwa ca. 200 Fällen werden gemeinsam mit der Klinik für Chirugie Schrittmachersysteme sowohl als antibradykarde als auch antitachykarde Herzschrittmacher implantiert.
Im Bereich der Angiologie beschäftigt sich die Klinik mit allen Krankheiten der Arterien und Venen (Arteriosklerose, Aneurysma, arterielle Verschlusskrankheiten, Embolien, Thrombosen, Phlebitiden).
Weiterer Schwerpunkt ist die Beschäftigung mit der primären und sekundären Hypertonie und den daraus erwachsenden Krankheiten, wie z.B. der hypertensiven Herzkrankheit oder der hypertensiven Nierenkrankheit. Entsprechend diesen Krankheitsbildern findet eine ausgiebige angiologische Diagnostik aller Körperregionen statt, wobei die Ultraschalluntersuchungsverfahren (cw-Doppler, Duplex) im Vordergrund stehen.
In Verbindung mit unserer Klinik für Radiologie erfolgen angiographische Gefäßdarstellungen einschließlich der Ballondilatation der peripheren Gefäße (PTA). Weiterhin bilden die beiden Kliniken eine Kooperation bezüglich der kardiologischen Bildgebung Cardio-MRT (Kernspintomographie des Herzens) Cardio-CT am Standort Dülmen.
Zur Diagnostik der akuten Lungenembolie werden von uns die im Haus gegebenen Möglichkeiten des Spiral-CT, des MRT, der Pulmangiographie oder die Lungenszintigraphie eingesetzt.
Im sog. Kreislauflabor beschäftigt sich die Klinik mit der Belastbarkeit des Herzens. Mit der Durchführung der Fahrradergometrie und Spiroergometrie können auch Leistungsaspekte i.S. sportmedizinischer Fragestellungen erfasst werden. Hier erfolgen auch die Untersuchung sowie die Auswertung von ambulanten oder stationären Blutdruck-Langzeit und Holter-EKG-Untersuchungen.
Zusammen mit der Klinik für Innere Medizin belegen wir Betten auf der interdisziplinären Intensivstation; hier steht ein komplettes hämodynamisches Monitoring kritisch kranker Patient:innen zur Verfügung. Beatmungsmöglichkeiten werden sowohl als invasive und nichtinvasive Beatmung vorgehalten. Im Falle des akuten Nierenversagens kommt hier das Verfahren der Blutwäsche (Hämo-Dia-Filtration) zum Einsatz; die Weiterbehandlung durch eine Dialyse erfolgt gegebenenfalls in der am Hause befindlichen nephrologischen Praxis.
Zur Durchführung nuklearmedizinischer Untersuchungen des Herzens (Myokardszintigraphien, Binnenraumszintigraphien, Vitalitätsnachweise mittels PET) besteht eine enge Kooperation mit der im Haus befindlichen nuklearmedizinischen Praxis (Dr. S. Schröder / Prof. Dr. H. Lerch).
Ferner besteht eine enge Zusammenarbeit mit dem Herzzentrum der Universitätsklinik Münster, Prof. Dr. Martens und dem Herzzentrum Nordrhein-Westfalen in Bad Oeynhausen, Prof. Dr. Gummert.
Die Bereiche nicht-invasive Kardiologie, Intensivmedizin und die Zentrale Notaufnahme stehen unter der Leitung von Thomas J. Hellmann.

Wir sind spezialisiert auf Erkrankungen des Herz-Kreislauf-Systems. In der Klinik für Kardiologie am Standort Dülmen steht neben der Rhythmologie die nicht-invasive Kardiologie im Vordergrund.
Ein besonderes Augenmerk liegt auf der Diagnostik und Therapie des primären und sekundären arteriellen Hypertonus. Auch mögliche Folge-Erkrankungen (z.B. hypertensive Herzkrankheit oder eine hypertensive Nephropathie) werden von uns entsprechend diagnostiziert und therapiert. Hierfür stehen mehrere Hypertensiologen DHL® zur Verfügung.
Wir beschäftigen uns mit der differenzierten medikamentösen Therapie der Herzinsuffizienz (einschließlich der entsprechenden Diagnostik z.B. Echokardiographie). Hier reichen die Therapiemaßnahmen gemeinsam mit den Rhythmologen bis zum Einbau von CRT- und ICD-Systemen.
Gemeinsam mit dem Bereich der Rhythmologie kümmern wir uns um das Vorhofflimmern und der entsprechenden Rhythmisierung (z.B. Elektroschockbehandlung oder medikamentöse Therapie). Nach der Rhythmisierung erfolgt eine leitliniengerechte Therapie und Stabilisierung des Herzrhythmus (z.B. medikamentöse Stabilisierung oder gemeinsam mit der Rhythmologie um endsprechende elektrophysiologische Untersuchungen).
Die nicht-invasive Diagnostik zur koronaren Herzkrankheit (z.B. Ergometrie, Kardio-CT, Stress-Kardo-MRT) steht ebenfalls zur Verfügung. Mit der Klinik für Radiologie gibt es eine Kooperation hinsichtlich des Kardio-MRT (Kernspintomographie des Herzens). Zur Diagnostik der akuten Lungenembolie werden von uns die im Haus gegebenen Möglichkeiten des Spiral-CT, des MRT, der Pulmangiographie oder die Lungenszintigraphie eingesetzt.
Zusätzlich bieten wir umfangreiche diagnostische Verfahren bezüglich der Erkrankungen von Arterien und Venen (z.B. Thrombose, Arteriosklerose, Aneurysma, arterielle Verschlusskrankheiten, Embolien und Phlebitiden) an. In diesem Zusammenhang bieten wir eine ausgiebige Diagnostik aller Körperregionen an. Hier stehen verschiedene Ultraschallverfahren (z.B. cw-Doppler und Duplex-Sonographien) im Vordergrund.
Gemeinsam mit der Klinik für Pneumologie und Allgemeine Innere bieten wir Spiroergometrie-Untersuchungen an
In Zusammenarbeit mit der Klinik für Pneumologie und Allgemeine Innere Medizin belegen wir Betten (unter der Leitung von Thomas J. Hellmann) auf der interdisziplinären Intensivstation und auf der Intermediate-Care-Station (IMC).
Auf beiden Stationen steht ein umfangreiches hämodynamisches Monitoring kritisch kranker Patient:innen zur Verfügung. Auf der Intensivstation stehen differenzierte Beatmungsmöglichkeiten einschließlich invasiver und nicht-invasiver Beatmung (z.B. High-Flow-O2, NIV oder CPAP) zur Verfügung.
Im Falle eines akuten Nierenversagens kommen Verfahren der Blutwäsche (Dialyse) zum Einsatz. Neben zwei Dialysegeräten (CVVH und CVVHD), die auf der Intensivstation betrieben werden, gibt es eine enge Kooperation mit den umliegenden Dialysepraxen.
Zur Durchführung nuklearmedizinischer Untersuchungen des Herzens (Myokardszintigraphien, Binnenraumszintigraphien, Vitalitätsnachweise mittels PET) besteht eine enge Kooperation mit der nuklearmedizinischen Praxis. (Dr. S. Schröder / Prof. Dr. H. Lerch).
Ferner besteht eine enge Zusammenarbeit mit dem Herzzentrum der Universitätsklinik Münster.

Auf dem Foto v.l.: Th. J. Hellmann (Leitender Arzt), Dr. E. Jabbarov (Funktionsoberarzt), Dr. K. Walter (Oberarzt), Dr. J. Büring (Oberarzt), Dr. U. Scholz (Oberärztin), Dr. Chr. Reiner (Chefarzt), Dr. T. Plenge (Oberarzt), Dr. J. Lübbesmeyer (Oberarzt), Dr. K. Anhalt (Funktionsoberärztin)
Der Bereich der Rhythmologie und Elektrophysiologie in Dülmen steht unter der Leitung von Dr. med. Tobias Plenge.

In einem hochmodernen Herzkatheter- und Elektrophysiologie- Labor, am Standort Dülmen, können Herzrhythmusstörungen sicher diagnostiziert und behandelt werden. Ein besonderer Schwerpunkt ist dabei die Therapie von Vorhofflimmern. Zudem haben wir uns auf die Implantation von Herzrhythmusaggregaten spezialisiert, die die natürliche Kontraktion des Herzens unterstützen (Conduction System Pacing, CSP). Außerdem implantieren wir Vorhofohr- und Vorhofscheidewandschirmchen (LAA- und PFO- Occluder). In Zusammenarbeit mit der Radiologie ist die Herz- Kernspintomographie und die Herz- Computertomographie ein weiterer Schwerpunkt in Dülmen.
Der Schwerpunkt der Rhythmologie und Elektrophysiologie in der Klinik für Kardiologie am Standort Dülmen ist von der Deutschen Gesellschaft für Kardiologie (DGK) als Stätte der Zusatzqualifikation Spezielle Rhythmologie anerkannt worden.
Tägliche Sprechstunde
Zur Beratung und Vorbereitung eines Eingriffes bieten wir täglich eine Sprechstunde im Rahmen einer prästationären Ryhthmus- und Aufklärungsambulanz an. Die Anmeldung erfolgt über unser Sekretariat unter der Telefonnummer 02594 – 92 23030.
Besteht der Verdacht auf eine Herzrhythmusstörung, ist der erste Schritt eine Dokumentation dieser Herzrhythmusstörung im EKG. Gelingt es nicht während der laufenden Herzrhythmusstörung ein EKG zu schreiben, kommen Langzeit-EKG und Eventrecorder zum Einsatz. Im zweiten Schritt erfolgt eine Untersuchung der Herzrhythmusstörung mit Katheterelektroden im Herzen. Dadurch kann eine genauere Diagnosestellung erfolgen. Ist die Diagnose eindeutig, ist in den meisten Fälle eine Katheterablation der Herzrhythmusstörung möglich. Damit kann die Herzrhythmusstörung entweder ganz beseitigt werden oder zumindest, das Wiederauftreten deutlich reduziert werden. Für die Christophorus Kliniken steht dafür in Dülmen ein modernes EPU-Labor mit erfahrenem Personal zur Verfügung. Hier werden alle gängigen Ablationen zur Behandlung von z.B. Vorhofflimmern und Kammertachykardien mit verschiedenen Energieformen durchgeführt.
Ein Herzschlag entsteht als elektrischer Impuls im sogenannten Sinusknoten. Dieser Impuls breitet sich über die Herzvorhöfe und die Herzkammern aus und führt zu einer Anspannung des Herzmuskels. Das Herz „schlägt“. Gerät dieser reguläre Rhythmus aus dem Takt, spricht man von Herzrhythmusstörungen. Die Rhythmologie beschäftigt sich mit der Erkennung und Behandlung dieser Herzrhythmusstörungen.
Man unterscheidet Herzrhythmusstörungen nach ihrem Ursprungsort (Vorhof oder Herzkammer) und nach der resultierenden Zahl der Herzschläge pro Minute (langsam/bradykard und schnell/tachykard). Herzrhythmusstörungen können anfallsweise oder dauerhaft, angeboren oder erworben sein.
Häufig sind sie mit anderen Erkrankungen des Herzens (z.B. bei Herzklappenfehlern, Herzmuskelerkrankungen), mit Stoffwechselstörungen (Schilddrüsenerkrankungen, Diabetes mellitus, Elektrolytstörungen) oder einem Bluthochdruck vergesellschaftet oder können durch Medikamente ausgelöst werden. HRST sind seltener aber auch angeboren (z.B. im Rahmen eines WPW-Syndroms oder eines Long-QT-Syndroms).
Typische Symptome von HRST sind Herzrasen oder -stolpern, Angstgefühle, Leistungsschwäche, Brustschmerzen, Luftnot oder Schwindel bis hin zur Bewusstlosigkeit.
Bei anhaltenden Beschwerden durch einen zu langsamem Herzschlag wird oft eine Herzschrittmacherimplantation notwendig.
Bei Herzrasen oder -stolpern ist häufig eine elektrophysiologische Katheteruntersuchung (EPU) indiziert. Je nach Ursprungsort der Tachykardien kommen dann verschiedene Therapieansätze zum Einsatz: spezielle Medikamente, eine Katheterablation (Verödungsstherapie) oder eine ICD-Implantation (implantierbarer Defibrillator).
Wann immer möglich setzen wir bei der Behandlung von Herzrhythmusstörungen (AV-Knoten-Reentry-Tachykardien, typischem Vorhofflattern, ektopem atrialem Tachykardien, Extrasystolie aus dem rechtsseitigen Ausflusstrakt) die strahlenfreie Katheterablation ein. Ziel ist die Vermeidung von Strahlenbelastungen für Patient:innen und Untersucher:innen durch Nutzung des 3D-Mappingsystems. Insbesondere bei jungen, herzgesunden Patient:innen gelingt es häufig, die Prozeduren ganz ohne Röntgenstrahlung durchzuführen.
Während der elektrophysiologischen Untersuchung (EPU) werden mehrere dünne Katheter über die Leistenvene ins rechte Herz eingeführt. Von dort aus können aber auch die linken Herzkammern erreicht werden (transseptale Punktion). Mit diesen Kathetern werden elektrische Impulse im Bereich des Reizleitungssystems und der Herzhöhlen vermessen. Die EPU dient der weiteren Abklärung, Auslösung und Lokalisation schneller Herzrhythmusstörungen (HRST) oder von häufig auftretenden Extraschlägen. Oft können in gleicher Sitzung die verantwortlichen Leitungsbahnen bzw. Orte mit erhöhter Aktivität mittels Katheterablation („Verödung“) unschädlich gemacht werden. Bei im EKG klar gesichertem Vorhofflattern und Vorhofflimmern wird eine Ablation primär durchgeführt. In einzelnen Fällen von unklarer Bewusstlosigkeit/Schwindel kann die EPU die Notwendigkeit einer Herzschrittmacher-Implantation erhärten. Bei Fällen von anhaltenden Tachykardien aus den Hauptkammern kann auch die primäre Defibrillatorimplantation Ergebnis einer EPU sein. Bei einer Katheterablation wird mit speziellen Kathetern am Ursprungsort der HRST Hochfrequenzstrom oder Kälte appliziert, wodurch das Gewebe lokal auf ca. 50-60°C erwärmt bzw. auf -40 bis -60 °C abgekühlt wird. Durch die anschließende umschriebene Narbenbildung verliert das behandelte Gewebe seine elektrische Leitfähigkeit/Aktivität. Insbesondere bei linksatrialen und ventrikulären Herzrhythmusstörungen wird während der EPU/Ablation oft ein sogenanntes 3D-Mappingsystem eingesetzt.
Mithilfe dieses Computersystems wird ein dreidimensionales Bild der Herzkammer(n) erzeugt und um die elektrischen Signalen im Herzen ergänzt (elektroanatomisches Mapping). Die geschieht durch Abtasten der Herzhöhle z.B. mit dem Ablations- oder speziellen Mappingkatheter. Durch das 3D Mapping-System wird die Navigation des Katheters in den Herzhöhlen, die Ortung des Ursprungs der Herzrhythmusstörung erleichtert und die Genauigkeit der Ablation erhöht. Auch kann damit Röntgendurchleuchtungszeit eingespart werden.
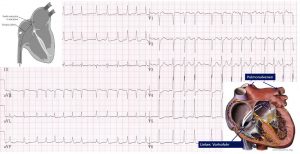
Das Vorhofflimmern ist die häufigste Herzrhythmusstörung des Menschen. Ein höheres Alter und vorbestehende Erkrankungen wie ein Bluthochdruck, ein Diabetes mellitus, ein Schlaf-Apnoe-Syndrom, Übergewicht, eine Schilddrüsenüberfunktion oder Herzklappen- und Herzmuskelerkrankungen günstigen das Auftreten von Vorhofflimmern Bei jüngeren Patienten kommt das Vorhofflimmern auch ohne Vorerkrankung vor (sog. „lone atrial fibrillation“).
Charakteristisch für das Vorhofflimmern ist ein schnelles und unregelmäßiges Herzstolpern und –rasen. Eine völlig unkoordinierte und schnelle Aktivität der Vorhofkammern (>300 Schläge/min) führt zu der unregelmäßigen und schnellen Überleitung auf die Hauptkammern (meist mit 110-170 Schläge/min). Die schnellen Vorhofaktionen sind verantwortlich für eine eingeschränkte Kontraktion der Vorhofmuskulatur. Dies kann zu Gerinnselbildung insbesondere im Vorhofohr des linken Vorhofs mit erhöhtem Embolie-/Schlaganfallrisiko führen. Zudem kann ein anhaltendes Vorhofflimmern eine Herzmuskelschwäche (Tachymyopathie) bedingen. Daher sind die wichtigsten Akut-Maßnahmen die medikamentöse Verlangsamung der Pulsschlages und, zur Vermeidung von Schlaganfällen, eine medikamentöse Blutverdünnung.
Vorhofflimmern ist die häufigste Form der Herzrhythmusstörung. Typisch sind ein unregelmäßiger und oft zu schneller Herzschlag, der von vielen Betroffenen als belastend empfunden wird. Unbehandelt erhöht Vorhofflimmern das Risiko für Schlaganfälle deutlich, da sich Blutgerinnsel im Herzen bilden können.
In der Klinik für Kardiologie der Christophorus Kliniken in Dülmen bieten wir Ihnen mit der Pulsed Field Ablation (PFA) eine innovative Form der Katheterablation zur Behandlung von Vorhofflimmern an.
Bei diesem modernen, minimalinvasiven Verfahren werden kurze, hochfrequente elektrische Impulse eingesetzt. Diese ermöglichen es, die Lungenvenen – den häufigsten Ursprungsort der Rhythmusstörung – gezielt zu behandeln und die auslösenden Störimpulse zu unterbinden. Durch die besondere Wirkweise der PFA wird umliegendes Gewebe geschont, was die Behandlung besonders sicher macht.
Ein weiterer Vorteil der Pulsed Field Ablation: Die Behandlungsdauer ist in vielen Fällen kürzer als bei herkömmlichen Ablationsverfahren. Aktuelle klinische Studien zeigen zudem eine hohe Sicherheit und Wirksamkeit dieser neuen Methode.
Die PFA eignet sich besonders für Patient:innen mit Vorhofflimmern, die von einer schonenden und zugleich effektiven Therapie profitieren möchten. Für komplexe Herzrhythmusstörungen stehen in unserer Rhythmologie weiterhin bewährte Ablationsverfahren zur Verfügung.
Mit der Einführung der Pulsed Field Ablation erweitern wir unser Leistungsspektrum in der Behandlung von Herzrhythmusstörungen und bieten Ihnen eine moderne Therapie direkt in Ihrer Region – im Kreis Coesfeld und Umgebung.
Bei anhaltendem Vorhofflimmern wird oft eine Elektrokardiversion („Elektroschock“) zur akuten Beseitigung des Vorhofflimmerns durchgeführt. Zur Unterdrückung eines erneuten Vorhofflimmern folgt dann eine Therapie mit Betablockern und spezifischen Medikamenten (Antiarrhythmika wie z.B. Flecainid/Amiodaron) unternommen. Alternativ oder nach Versagen dieser medikamentösen Therapie kann eine spezielle Katheterablation im linken Vorhof durchgeführt werden (sogenannte Pulmonalvenenisolation, PVI).
Das Vorhofflimmern wird meist durch Extraschläge („Trigger“) aus den Pulmonalvenen ausgelöst. Bei der PVI sollen diese Auslöser unschädlich gemacht und dadurch das Auftreten des Vorhofflimmerns unterbunden werden. Zum Einsatz kommen in unserer Klinik dazu die sogenannte Kryoballon-Ablation (Kälteablation) oder eine zirkumferentielle Pulmonalvenenisolation mithilfe der Hochfrequenzstrom und 3D-Mapping. Die Erfolgsraten bei anfallsweisem Vorhofflimmern liegen nach einer ersten Ablation bei beiden Techniken bei ca. 70%, nach einem Zweiteingriff bei ca. 85%. Bei weiter fortgeschrittenem Stadien des Vorhofflimmern müssen zusätzliche Ablationslinien im linken Vorhof gezogen bzw. weitere Auslöser des Vorhofflimmern aufgesucht werden, um so dem Vorhofflimmern besser beizukommen.
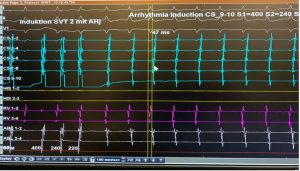
Die AV-Knoten-Reentry-Tachykardie (AVNRT) ist die häufigste Form der anfallsweise auftretenden regelmäßigen Vorhofrhythmusstörung. Sie ist durch eine Kreiserregung (Reentry) im Bereich des AV-Knotens (funktionelle Zweiteilung in einen sogenannten schnellen und langsamen Leitungsweg) bedingt und führt bei gleichzeitigen Erregung von Vorhof und Kammern zu Herzfrequenzen von ca. 150-240 Schl/min. Sie tritt bevorzugt bei jungen Patienten zwischen dem 20. und 40. Lebensjahr auf, findet sich aber immer wieder auch bei älteren Patienten. Typisch ist ein sogenanntes on-off Phänomen (schlagartiger Beginn und Ende) sowie ein ausgeprägter Harndrang während oder nach dem Herzrasen. Die AVNRT kann mittels Katheterablation in>97% erfolgreich und dauerhaft eliminiert werden. Aufgrund der Nähe zum AV-Knoten besteht prinzipiell eine gewisse Gefahr für die Induktion eines sogenannten kompletten AV-Blocks mit Notwendigkeit einer dauerhaften Herzschrittmachertherapie (<0,5%).
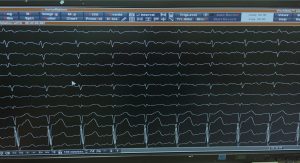
Vorhofflattern ist eine Kreiserregungsrhythmusstörung der rechten Vorhofkammer mit hohen Vorhoffrequenzen bis 300/min. Über den AV-Knoten wird die Frequenz in den Herzkammern/Herzfrequenz meist auf 130-170/min abgebremst. Das Vorhofflattern tritt meist bei älteren Patienten mit Vorerkrankungen am Herzen auf und kann neben den Symptomen des Herzrasens auch zu Bewußtlosgikeit und zu einer Herzschwäche führen. Die Ablationstherapie ist Mittel der Wahl, da der Eingriff mit einer hohen Erfolgsrate (>95%) und einem geringen Risiko für Komplikationen einhergeht. Eine Blutverdünnungstherapie ist wie beim Vorhofflimmern in der Regel zumindest zeitweise notwendig.
Beim Wolff-Parkinson-White-Syndrom (WPW-Syndrom) gibt es neben dem normalen Reizleistungssystem ein oder mehrere zusätzliche angeborene Leitungsbahnen zwischen den Vorhof- und Hauptkammern (sogenannte akzessorische Leitungsbahnen). Durch diese doppelte Leitung kann es zu kreisenden Erregungen zwischen Vorkammern und Hauptkammern kommen, wobei für Vorwärts- und Rückwärtsleitung die Bahn oder der AV-Knoten dienen können. Auch diese akzessorischen Leitungsbahnen könnten durch eine Katheterablation in >95% erfolgreich behandelt werden. Während dies bei den allermeisten Patienten mit WPW-Syndrom zur Unterbindung ihrer Symptome dient, ist die Kathetertherapie für einen kleinen Teil der Patienten (<1%) mit sehr schnell vorwärts leitender akzessorischer Leitungsbahn und zusätzlich bestehendem Vorhofflimmern besonders wichtig zur Vermeidung des plötzlichen Herztodes.
Atriale Tachykardien sind seltener auftretende Vorhofrhythmusstörungen, die bei Herzgesunden und Herzkranken mit Herzfrequenzen vom ca. 120-240 Schläge/min auftreten kann und entweder lokal durch eine „Fehlzündung“ (erhöhte Automatie) oder durch eine Kreiserregung in einer der beiden Vorhofkammern entsteht. Klinisch wird entweder ein langsam an- und abschwellendes Herzrasen oder ein plötzlicher Beginn und ein abruptes Ende der Herzrhythmusstörung berichtet. Mithilfe eines 3D-Mappingsystems können die meisten atrialen Tachykardien gut lokalisiert und in bis zu 80-90% erfolgreich verödet werden.
Von Kammertachykardien (ventrikulären Tachykardien) spricht man, wenn sich der Ursprungsort in den Herzkammern befindet und unabhängig vom Sinusknoten Herzfrequenzen >100-250 Schl/min auftreten. In den meisten Fällen tritt das Herzrasen bei Patienten mit Z.n. Herzinfarkt, fortgeschrittener koronarer Herzerkrankung oder einer Kardiomyopathie (DCM, ARVC, HOCM…) auf, seltener durch sogenannte Ionenkanalerkrankungen (Long-QT-Syndrom, Brugada-Syndrom…). Sie sind dann als lebensbedrohlich einzustufen und werden heute neben einer medikamentösen Therapie (Betablocker, Antiarrhythmika wie Amiodaron) durch eine Defibrillatorimplantation zur Vermeidung eines plötzlichen Herztodes behandelt.
Bei unzureichender Ruhigstellung der erkrankten Areale durch die medikamentöse Therapie kann eine zusätzliche Ablationstherapie zu ein klinischen Besserung der Symptome und zu einer Reduktion von Schockabgaben durch den ICD führen. Dabei setzen wir stets ein 3D-Mappingsystem ein, der Eingriff wird in unter Beruhigungsmitteln oder einer Vollnarkose durchgeführt.
Idiopathische Kammertachykardien bei Herzgesunden sind relativ selten, lassen sich aber durch eine Katheterablation meist sehr gut behandeln. Dies gilt insbesondere auch für Extraschläge aus den Ausflußtrakt des rechten und linken Herzens (sogenannte RVOT-/LVOT- Tachykardien), die in >80% erfolgreich verödet werden können. Die Ablation ist insbesondere dann indiziert, wenn ein medikamentöser Therapieversuch (z.B. mit Betablocker/Calciumantagonisten) gescheitert ist oder die Medikamente nicht gut vertragen werden. Eine ICD-Implantation in der Regel nicht nötig.
Wird die Herzfrequenz (Puls) durch Herzrhythmusstörungen zu langsam ist häufig ein Herzschrittmacher notwendig. Die Herzschläge bleiben aus, da der Stromimpuls fehlt, der die Muskelanspannung auslöst. Der Herzschrittmacher ersetzt die ausbleibenden Stromimpulse im Vorhof und/oder der Herzkammer, sodass die Herzmuskelanspannung wieder erfolgt. Neben den herkömmlichen Herzschrittmachern werden in Dülmen alle Varianten und speziellen Herzschrittmacher implantiert, z.B. HIS-Bündel-/LBB-Schrittmacher, ICD, S-ICD, CRT-Geräte (Cardiale Resynchronisationstherapie), elektrodenlosen Herzschrittmacher.
Ist die Funktion des natürlichen Taktgebers (Sinusknoten) oder der elektrische Überleitung von den Vorhöfen auf die Herzhauptkammern gestört (AV-Knoten), Stimulation des Reizleitungssystems (Conduction System Pacing) kann sich die Herzfrequenz stark verlangsamen (Bradykardie) oder komplett über Sekunden aussetzen (Asystolie). Führt dies zu Symptomen wie Schwindel, Synkopen oder eine Leistungsschwäche, kann ein Herzschrittmacher die gestörte Funktion übernehmen und den Pulsschlag wieder normalisieren.
Es stehen verschiedene Herzschrittmachertypen zur Verfügung, welche je nach Art der zugrundeliegenden Herzrhythmusstörung eingesetzt werden:
Operation: Die Implantation eines Herzschrittmachers ist ein relativ kleiner Eingriff. Unter örtlicher Betäubung setzt der Arzt einen ca. fünf Zentimeter langen Schnitt unterhalb des Schlüsselbeins zwischen dem Schulter- und Brustmuskel. Mittels Röntgenkontrolle werden dann über eine Schultervene je nach System eine oder zwei Elektroden zum Herzen vorgeführt. Wenn die optimale Lage ermittelt wurde, werden die Elektroden im Herzen fest verankert und dann mit dem Schrittmacher verbunden. Dann wird der Schrittmacher in eine kleine Hauttasche eingebettet und die Haut wird zugenäht. Die OP-Dauer beträgt etwa 45 Minuten bis 1,5 Stunden.
Nachsorge: Die Nachsorge kann z.B. beim niedergelassenen Kardiologen oder in der Klinik erfolgen. In der Regel erfolgt die erste Kontrolle ca. vier bis sechs Wochen nach der Operation, anschließend in der Regel alle sechs Monate. Im Rahmen der Nachsorge kann mithilfe eines gerätespezifischen Abfragekopfes das Gerät abgefragt, kontrolliert und gegebenenfalls individuell umprogrammiert werden.
Das Reizleitungssystem des Herzens besteht aus spezialisierten Herzmuskelzellenhaufen, die für die Entstehung (Sinusknoten) und die Weiterleitung (AV-Knoten, HIS-Bündel, Tawara-Schenkel) von elektrischen Signalen im Herzen verantwortlich sind und so die Pumptätigkeit des Herzens steuern.
Als primärer Impulsgeber (Schrittmacher) des Herzens dient der sogenannte Sinusknoten, ein Zellhaufen am Übergang des rechten Vorhofs zur oberen Hohlvene. Er erzeugt die elektrischen Signale, die über die weiteren Teile des Reizleitungssystems im Herzen verteilt werden. In Ruhe gehen beim Erwachsenen vom Sinusknoten normalerweise 50-80 Erregungen pro Minute, unter Belastung bis zu ca. 200 pro Minute. Diese Erregungen gelangen zum AV-Knoten (am Übergang von rechter Vorhof- und rechter Hauptkammer), der die Überleitung der Vorhoferregung auf die Hauptkammern steuert, dann weiter über His-Bündel und Tawara-Schenkel in den Herzmuskelfasern der Arbeitsmuskulatur. Prinzipiell ist jede Herzmuskelzelle zur Erregungsbildung (Automatie) fähig, der Sinusknoten besitzt jedoch die höchste Automatie und ist somit im Normalfall der dominierende Impulsgeber.
Bei Ausfall des Sinusknotens (Sinusknotenstillstand/Sinusknotenerkrankung) tritt meist die Region um den AV-Knoten mit Erregungen um 40-50 /min in Aktion (sekundärer Schrittmacher). Das His-Bündel kann ebenfalls einen wenn auch sehr langsamen Eigenrhythmus erzeugen (25-35 Erregungen pro Minute, tertiärer Schrittmacher) und so eine gewisse Backup-Funktion bei Störungen des AV-Knotens (AV-Block) übernehmen. Störungen der Tawara-Schenkel werden Schenkelblockierungen (Rechts- oder Linksschenkelblock) genannt.
Alternativ (oder zusätzlich) zur Anlage einer Schrittmacherelektrode in die rechte Herzkammer kann eine Spezial- Elektrode im Bereich der Herzscheidewand (am HIS-Bündel, linker Tawaraschenkel) implantiert werden. Diese Implantation ist aufwendiger und etwas schwieriger zu realisieren. Sie ist aber insbesondere bei Patienten mit schon eingeschränkter Herzfunktion und/ oder zu erwartendem hohen Stimulationsanteil in der rechten Herzkammer (AV-Blockierungen, ggf. auch bei Linksschenkelblock anstelle einer CRT-Implantation) zu erwägen. Denn sie führt oft zu einer Stabilisierung oder Besserung der Herzfunktion.
Der ICD hat die Aufgabe, den Patienten vor dem plötzlichen Herztod durch ein schnelles Herzrasen aus den Herzkammern (Kammertachykardie oder Kammerflimmern) zu schützen. Diese Tachykardien können mit elektrischen Impulsen überstimuliert werden oder mittels Elektroschock durch das implantierte Gerät beendet werden, lange bevor der Rettungsdienst zur Stelle ist. Zudem hat jeder ICD auch eine Schrittmacherfunktion und kann bei einem zu langsamen Herzschlag das Herz stimulieren. Grundsätzlich unterscheidet man hier zwischen einer sogenannten Primär- und Sekundärprophylaxe.
Primärprophylaxe: Bis zur ICD-Implantation ist noch keine gefährliche Rhythmusstörung aufgetreten. Bei einer gegebenen Herzerkrankung besteht jedoch ein statistisch erhöhtes Risiko für einen plötzlichen Herztod.
Sekundärprophylaxe: Der Patient hat bereits einen plötzlichen Herztod oder gefährliche Kammertachykardien überstanden.
Operation: Sehr ähnlich zum Herzschrittmacher (s. oben); Die Elektroden sind etwas dicker, die Geräte etwas größer, so dass diese bei schmalen Patienten teilweise nicht im Unterhautfettgewebe, sondern tiefer in einer Muskeltasche des Brustmuskels eingebettet werden. OP-Dauer ca. 45 Minuten bis 1,5 Stunden.
Nachsorge: Die Nachsorge kann z.B. beim niedergelassenen Kardiologen oder in der Klinik erfolgen. In der Regel erfolgt die erste Kontrolle ca. vier bis sechs Wochen nach der Operation, anschließend in der Regel alle sechs Monate. Im Rahmen der Nachsorge kann mithilfe eines gerätespezifischen Abfragekopfes das Gerät abgefragt, kontrolliert und gegebenenfalls individuell umprogrammiert werden.
Dieses System erfüllt ebenfalls den Zweck, einen plötzlichen Herztod zu verhindern. Im Unterschied zum konventionellen, transvenösen ICD wird die Elektrode des S-ICD’s nicht über ein Gefäß ins Herz vorgebracht, sondern unter der Haut (subkutan) platziert; das Gerät sitzt im seitlichen Brustbereich (etwas Höhe 6. Rippe), die Elektrode meist links vom Brustbein.
Vorteil des Gerätes ist, dass mögliche Komplikationen des herkömmlichen ICD und der Elektroden (Sondenbrüche, -infektionen inkl. Herzklappenentzündungen) nicht oder mit weniger gravierenden Folgen auftreten können. Andererseits ermöglicht das Gerät (anders als die herkömmlichen Geräte) weder eine Überstimulation von Hauptkammertachykardien noch eine dauerhafte Schrittmacherfunktion.
Dieses System ist für folgende Menschen geeignet:
Operation: Der Eingriff wird in Vollnarkose durchgeführt. Der Hautschnitt wird links am seitlichen Brustkorb gesetzt. Dann wird eine Elektrode unter der Haut (subkutan) entlang der Rippe und seitlich am Brustbein hinauf getunnelt. Anschließend wird die Elektrode mit dem ICD-Aggregat verbunden und in einer Tasche zwischen dem großen Rückenmuskel und dem vorderen Brustwandmuskel eingebettet. OP-Dauer: ca. eine Stunde.
Nachsorge: Die Nachsorge kann in der Klinik erfolgen. Sollte eine Abfrage beim niedergelassenen gewünscht sein, empfiehlt sich vorher eine Nachfrage, ob das System in der Praxis abgefragt werden kann. In der Regel erfolgt die erste Kontrolle nach ca. vier bis sechs Wochen. Über einen gerätespezifischen Abfragekopf kann das Gerät abgefragt, kontrolliert und gegebenenfalls individuell umprogrammiert werden. Bei einem S-ICD empfehlen sich üblicherweise Kontrollen alle vier Monate.
Dieses System findet Anwendung in der Therapie der Herzinsuffizienz (Herzschwäche). Bei elektrischen Leitungsstörungen im Herzen (sogenannter Linksschenkelblock) kommt es zu einer ineffektiven und unharmonischen Kontraktion des Herzmuskels. Daraus resultiert bei schon vorgeschädigtem Herzen eine weitere Verminderung der Herzleistung. Ziel der kardialen Resynchronisationstherapie ist es nun, diese unharmonischen (asynchronen) Herzaktionen wieder zu harmonisieren (resynchronisieren) und dadurch die Herzleistung zu verbessern.
Wichtig ist, dass diese Maßnahme zusätzlich und nicht anstelle einer medikamentösen Herzschwächetherapie zu sehen ist. Patienten mit einer Herzschwäche ohne Linksschenkelblock profitieren von dieser Therapie leider meistens nicht.

Operation: Dieser Eingriff ist ähnlich dem einer Schrittmacher- oder ICD-Implantation (s. oben). Es werden üblicherweise aber insgesamt drei Elektroden eingesetzt: eine im rechten Vorhof, eine in der rechten Herzhauptkammer und eine auf die linke Herzhauptkammer. Das Auffinden einer guten Position für die linke Herzkammer kann schwierig sein und verlängert dadurch die OP-Dauer (zwei bis drei Stunden).
Nachsorge: Die Nachsorge kann z.B. beim niedergelassenen Kardiologen oder in der Klinik erfolgen. In der Regel erfolgt die erste Kontrolle ca. vier bis sechs Wochen nach der Operation, anschließend in der Regel alle drei bis vier Monate. Im Rahmen der Nachsorge kann mithilfe eines gerätespezifischen Abfragekopfes das Gerät abgefragt, kontrolliert und gegebenenfalls individuell umprogrammiert werden.
Der tragbare Defibrillator (LifeVest) bietet ebenfalls Schutz vor dem plötzlichen Herztod. Hierbei handelt es sich um eine tragbare Weste, die aus zwei Komponenten besteht: einer Weste und einem Monitor. Beides wird unter der Kleidung getragen. Die LifeVest überwacht kontinuierlich den Herzrhythmus. Tritt eine lebensbedrohliche Herzrhythmusstörung auf (z.B. Kammertachykardie oder Kammerflimmern) gibt sie einen Behandlungsschock ab, um den normalen Herzrhythmus wiederherzustellen.
Anwendung findet das System bei Patienten, die mutmaßlich nur vorübergehend eine eingeschränkte Pumpkraft des Herzens aufweisen (z.B. nach einem Herzinfarkt oder bei neu diagnostizierten Herzmuskelschwäche etc.) und in dieser Zeit einem erhöhten Risiko für einen plötzlichen Herztod ausgesetzt sind. Durch die Weste gewinnt man Zeit, die Wirkung von Kathetereingriffen oder einer medikamentösen Therapie über einige Wochen abzuwarten. Wenn sich die Herzleistungsschwäche wieder erholt, kann oft auf ein dauerhafte Defibrillatorimplantation verzichtet werden.
Ereignisrekorder sind kleine Dauer-EKG´s (Stickgröße), die unter die Haut gesetzt werden und bis zu drei Jahre den Herzrhythmus überwachen können.
Sie werden eingesetzt bei seltener Bewusstlosigkeit (Synkopen), wenn andere diagnostische Mittel keine Klärung der Ursache erbringen. Ein anderes Anwendungsgebiet sind unklare (kryptogene) Schlaganfälle, bei denen ein Vorhofflimmern als Ursache vermutet wird, das aber bisher nicht nachgewiesen werden konnte. Wird dann in der Folge Vorhofflimmern oder Vorhofflattern diagnostiziert, besteht die klare Notwendigkeit einer Blutverdünnung, um einen erneuten Schlaganfall zu vermeiden.
Auch zum Rhythmusmonitoring nach einer Ablation von Vorhofflimmern kommt ein Eventrecorder in Frage, um sicher eine Arrhythmiefreiheit nachweisen zu können.
Operation und Nachsorge: Nach einer örtlichen Betäubung wird ein kleiner Hautschnitt links neben dem Brustbein gesetzt und der Ereignisrecorder unter die Haut eingeschoben. Anschließend wird die Haut mit einem Faden vernäht. Der Eingriff dauert ca. zehn Minuten. Je nach benutzten Faden muss dieser zehn Tage nach der OP durch den Hausarzt entfernt werden.
In der Regel erfolgt die erste Geräte-Kontrolle nach ca. vier bis sechs Wochen, danach alle drei bis sechs Monate beim niedergelassenen Kardiologen.
Tritt ein erneutes klinisches Ereignis (Bewusstlosigkeit, Herzrasen) auf, sollte eine umgehende Abfrage zur Klärung der Ursache erfolgen.
Für einige Patient:innen eignet sich der normale Herzschrittmacher, bei dem die Elektroden über die Gefäße in der Schulter zum Herzen geführt werden nicht. Dann kommen elektrodenlose Herzschrittmacher zum Einsatz, die direkt in der rechten Herzkammer verankert werden und dort direkte Stromimpulse in den Herzmuskel abgeben können.
Bei Patienten mit Vorhofflimmern und unklaren oder wiederkehrenden Blutungen unter einer Blutverdünnung, werden Vorhofohr-Verschlusssysteme „LAA-Occluder“ implantiert. Dadurch wird der Ort der häufigsten Blutgerinnselentstehung ausgeschaltet und damit das Risiko für Schlaganfälle reduziert werden.

Mehr als 90% der Gerinnsel im Herzen finden sich beim Vorhofflimmern im sogenannten linken Vorhofohr (LAA), einem sehr variabel geformten Anhängsel des linken Vorhofs. Dieses kann mithilfe eines sogenannten Vorhofohroccluders verschlossen werden. Diese Therapie kommt insbesondere bei Patienten infrage, die eine medikamentöse Blutverdünnung nicht vertragen oder darunter Blutungskomplikationen erleiden.
Der Occluder ist ein kleines Schirmchen, das nach transseptaler Punktion (Vorbringen einer Schleuse vom rechten in den linken Vorhof) im Vorhofohr entfaltet wird und so das Vorhofohr abdichtet.

Nach einer Einheilungszeit von ca 3-6 Monaten, in der die Oberfäche des Occluders mit Endothel (Gefäßinnenhaut) überzogen wird, kann bei gutem Sitz des Devices bis auf eine ASS 100-Therapie jegliche Form der Blutverdünnung unterlassen werden mit einem verbleibenden Schlaganfallrisiko <1% pro Jahr (ähnlich oder geringer dem unter einer gut eingestellten Blutverdünnungstherapie. Der Sitz des Occluders sollte nach 3 Monaten mittels Ultraschall (ggf. Schluckultraschall/TEE) kontrolliert werden.
Bei Menschen mit einem Schlaganfall und unklarer Ursache und einem Loch in der Vorhofscheidewand (Persistierendes Foramen ovale, Vorhofseptumdefekt), können sogenannte Occluder implantiert werden um dieses Loch zu verschließen und damit das Risiko eines erneuten Schlaganfalls zu reduzieren.

PFO („persistierendes Foramen ovale”) und ASD („Vorhofseptumdefekt“) bezeichnen dauerhaft bestehende Öffnungen in der Herzscheidewand zwischen rechtem und linkem Herzvorhof. Sie sind meist angeboren durch eine inkomplette Ausbildung der Herzscheidewand, kleine Löcher (PFO) finden sich bei ca. 20-25% aller Erwachsenen.
Sind die Öffnungen zu groß oder sind mehrere Öffnungen vorhanden, gerät bei jedem Pumpvorgang des Herzens ein Teil des Blutes (Shunt) in den falschen Vorhof und kann so zu Belastungen der angrenzenden Strukturen führen (ASD). Durch solch ein Loch können zusätzlich kleine Gerinnsel, die sonst in der Lunge abgefangen und aufgelöst würden, direkt in den arteriellen Körperkreislauf gelangen und so durch Verstopfung kleiner Arterien im Gehirn Schlaganfälle auslösen (PFO).
Derartige Löcher können über eine venöse Herzkatheteruntersuchung (Punktion der Leistenvene) mit einer Doppelschirmprothese („PFO-ASD-Occulder“) verschlossen werden. Die Platzierung eines solchen Occluders findet unter Röntgendurchleuchtung und Herzultraschallkontrolle statt und dauert ca. 30-60 Minuten.
Ein PFO-Occluder kommt insbesondere bei Patienten mit einem Schlaganfall unklarer Herkunft und einem solchen PFO infrage, wenn zuvor ein Vorhofflimmern unwahrscheinlich gemacht werden konnte.
Nach dem Eingriff ist eine duale Plättchenhemmung mit ASS und Clopidogrel für 3 Monate notwendig, danach eine Monotherapie mit ASS für mindestens 1 Jahr. Der Sitz des Occluders sollte nach 3 Monaten mittels Ultraschall (ggf. Schluckultraschall/TEE) kontrolliert werden.
Täglich ausschließlich nach Vereinbarung
Die Anmeldung erfolgt im Sekretariat der Klinik für Kardiologie, Telefon 02541 – 89 11106.
Was sollten Sie mitbringen?
Täglich ausschließlich nach Vereinbarung
Die Anmeldung erfolgt im Sekretariat der Klinik für Kardiologie, Telefon 02594 – 92 23030.
Was sollten Sie mitbringen?
Zur Beratung und Vorbereitung einer Katheterablation (insbesondere auch bei Vorhofflimmern) oder einer Implantation.
Termine nach Vereinbarung
Die Anmeldung erfolgt im Sekretariat der Klinik für Kardiologie, Telefon 02541 89-11106
Was sollten Sie mitbringen?
Zur Beratung und Vorbereitung einer Katheterablation (insbesondere auch bei Vorhofflimmern) oder einer Implantation.
Termine nach Vereinbarung
Die Anmeldung erfolgt im Sekretariat der Klinik für Kardiologie, Telefon 02594 – 92 23030.
Was sollten Sie mitbringen?
Eine Terminvereinbarung ist unter Telefon 02541 89-11106 möglich.
Die Kardiologische Klinik veranstaltet jeden zweiten Dienstag im Monat von 19:00 bis 20:30 Uhr am Standort Coesfeld einen „Workshop Laien-Reanimation“.
Anmeldungen erfolgen im Sekretariat der Klinik für Kardiologie, Tel. 02541 – 89 11106.
Weitere Informationen zu den Workshops finden Sie hier.

Chefarzt der Klinik für Kardiologie am Standort Coesfeld
Facharzt für Innere Medizin – Kardiologie
Zusatzbezeichnung Klinische Akut- und Notfallmedizin
Zusatzbezeichnung Intensivmedizin
Zusatzqualifikation Interventionelle Kardiologie

Chefarzt Kardiologie Dülmen
Facharzt für Innere Medizin – Kardiologie
Zusatzqualifikation Notfallmedizin
Zusatzqualifikation Intensivmedizin
Zusatzqualifikation Hypertensiologe DHL
Leitender Notarzt für den Kreis Coesfeld
Beruflicher Werdegang:
Fort- und Weiterbildungen:

Chefarzt Rhythmologie Dülmen
Facharzt für Innere Medizin und Kardiologie, Notfallmedizin, Spezielle Rhythmologie
Klinische Ausbildung:
Wissenschaftliche Ausbildung:

Leitender Oberarzt Rhythmologie Dülmen
Facharzt für Innere Medizin – Kardiologie, Spezielle Rhythmologie
Zusatzqualifikation Interventionelle Kardiologie
Beruflicher Werdegang:
Mitgliedschaften:

Oberarzt Kardiologie Coesfeld
Facharzt für Innere Medizin – Kardiologie
Zusatzqualifikation Interventionelle Kardiologie
Zusatzqualifikation Herzinsuffizienz
Kardiale Magnetresonanztomographie (CMR) Level 2

Oberarzt Kardiologie Dülmen
Facharzt für Innere Medizin – Kardiologie
Mentor für Medizin-Student:innen

Oberarzt Kardiologie Coesfeld
Facharzt für Innere Medizin – Kardiologie

Oberarzt Kardiologie Dülmen
Facharzt für Innere Medizin – Kardiologie

Oberärztin Kardiologie Coesfeld
Oberärztin Kardiologie Coesfeld
Fachärztin für Innere Medizin – Kardiologie
Palliativmedizin
Notfallmedizin
Klinische Akut- und Notfallmedizin

Oberarzt Kardiologie Coesfeld
Oberarzt Kardiologie Coesfeld
Facharzt für Innere Medizin – Kardiologie
European Exam in Core Cardiology (EECC)
Zusatzbezeichnung Notfallmedizin

Oberarzt Kardiologie Dülmen
Facharzt für Innere Medizin – Kardiologie, Geriatrie, Palliativmedizin

Gesundheits- und Krankenpflegerin
Weiterbildung zur Kardiologischen Fachassistentin

Gesundheits- und Krankenpflegerin
Weiterbildung zur Kardiologischen Fachassistentin

Telefon: 02541 89-11106
Fax: 02541 89-13506
E-Mail: mk2@christophorus-kliniken.de
So erreichen Sie uns
Christophorus Kliniken
Klinik für Kardiologie
Südring 41, 48653 Coesfeld

Telefon: 02594 92-23030
E-Mail: mk2.duelmen@christophorus-kliniken.de
So erreichen Sie uns
Christophorus Kliniken
Klinik für Kardiologie
Vollenstr. 10, 48249 Dülmen
Die Kernspintomographie und Computertomographie des Herzens werden am Standort Dülmen zusammen mit der Radiologischen Klinik der Christophorus Kliniken durchgeführt. Für nuklearmedizinische Untersuchungen des Herzens (Myokardszintigraphien, Binnenraumszintigraphien, Vitalitätsnachweise mittels PET) besteht eine Kooperation mit der nuklearmedizinischen Praxis von Frau Dr. Sabine Schröder und Herrn PD Dr. Hartmut Lerch.
Ferner pflegen wir eine enge Zusammenarbeit mit der Klinik für Herz- und Thoraxchirurgie der Universitätsklinik Münster, Prof. Dr. Sven Martens und dem Herz- und Diabeteszentrum Nordrhein-Westfalen in Bad Oeynhausen und der Klinik für Herz- und Thorax-Chirurgie, Prof. Dr. Jan Gummert. Für seltene genetische Herzrhythmuserkrankungen arbeiten wir zudem mit der Klinik für Herzgenetik des Uniklinikums Münster (Professor Schulze-Bahr) zusammen.
EKG-Hotline als Service für Ärzte
Sie haben die Möglichkeit EKG Befunde während der normalen Arbeitszeiten (8:00 – 17:30 Uhr) unter der Faxnummer 02541 89-13506 vorzustellen. In der Zeit von 17:30 – 08:00 Uhr kontaktieren Sie bitte unseren Diensthabenden 02541 89-47500.
Ziel ist es, mit einer Zweitmeinung unklare Befunde abzusichern. Hinterlassen Sie eine Telefonnummer, dass wir den Befund mit Ihnen diskutieren und klären können“
Gemeinsam mit der Klinik für Innere Medizin und Gastroenterologie besteht die volle Weiterbildungsermächtigung zum Facharzt für Innere Medizin und Allgemeinmedizin.
Des Weiteren besteht die volle Weiterbildungsbefugnis für das Teilgebiet “Kardiologie” (Klinik für Kardiologie) und “Gastroenterologie” (Klinik für Innere Medizin und Gastroenterologie).
Für die Weiterbildung “Internistische Intensivmedizin” besteht die volle Weiterbildungsermächtigung für zwei Jahre.
Die Ärzte der Medizinischen Klinik 2 nehmen regelmäßig an der Ausbildung von Studenten im Praktischen Jahr der Universitätsklinik Münster teil.
Lebensbedrohliche Notfälle
Tel. -Nr. 112
Zentrale Notaufnahme am Kliniken-Standort Coesfeld:
Für akute Erkrankungen oder Verletzungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Zentrale Notaufnahme am Kliniken-Standort Dülmen:
Für akute internistische und neurologische Erkrankungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Bei Verletzungen und Unfällen, die eine rasche Versorgung benötigen, ist unsere chirurgische Ambulanz in Dülmen von 08:00-16:30 Uhr für Sie geöffnet. Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Hier finden Sie Informationen zur Hilfe und Unterstützung nach sexualisierter Gewalt.
Alle anderen akuten Erkrankungen: hausärztliche Notfallnummer
Tel. -Nr. 116 117
Notfalldienst Kreis Coesfeld
Telefonzentrale Klinikstandort Coesfeld
Tel. -Nr. 02541 89-0
Südring 41, 48653 Coesfeld
Telefonzentrale Klinikstandort Dülmen
Tel. -Nr. 02594 92-00
Vollenstraße 10, 48249 Dülmen
Telefonzentrale Klinikstandort Nottuln
Tel. -Nr. 02502 220-0
Hagenstraße 35, 48301 Nottuln
| Station | Leitung | Kontakt |
|---|---|---|
| DE/IMC | Pflegerische Leitung: Hans-Jürgen Konert stellv. Pflegerische Leitung: Michael Hägele, Nadine Puhe | Tel: 02502 220-36071 |
| D1 | Pflegerische Leitung: Matthias Frankemölle stellv. Pflegerische Leitung: Kai Schweinstig und Nina Ahlmann | Tel: 02502 220-36171 E-Mail: matthias.frankemoelle@christophorus-kliniken.de |
| D2 | Pflegerische Leitung: Nadine Stepka stellv. Pflegerische Leitung: Margret Hageböck | Tel: 02502 220-36150 E-Mail: nadine.stepka@christophorus-kliniken.de |
| Endoskopie | Pflegerische Leitung: Claudia Bresgen | E-Mail: claudia.bresgen@christophorus-kliniken.de |
| Tagesklinik | Pflegerische Leitung: Monika Ruthmann | Tel: 02502 220-36013 E-Mail: monika.ruthmann@christophorus-kliniken.de |
Station | Leitung | Kontakt |
A1 | Pflegerische Leitung: Irina Kraus | Tel: 02594 92-21139 E-Mail: irina.kraus@christophorus-kliniken.de |
A2 | Pflegerische Leitung: Melanie Richter stellv. Pflegerische Leitung: Thomas Hülsmann | Tel: 02594 92-21238 E-Mail: melanie.richter@christophorus-kliniken.de Tel: 02594 92-21238 E-Mail: thomas.huelsmann@christophorus-kliniken.de |
BE2 | Pflegerische Leitung: Urs Gondrum stellv. Pflegerische Leitung: Elisabeth Zobe | Tel: 02594 92-23052 E-Mail: urs.gondrum@christophorus-kliniken.de Tel: 02594 92-23052 E-Mail: elisabeth.zobe@christophorus-kliniken.de |
A3 | Pflegerische Leitung: Celina-Marie Schniggendiller stellv. pflegerische Leitung: Christian Sicking | Tel: 02594 92-47286 E-Mail: celina-marie.schniggendiller@christophorus-kliniken.de Tel: 02594 92-47286 E-Mail: christian.sicking@christophorus-kliniken.de |
A4 | Pflegerische Leitung: Florian Küppers stellv. Pflegerische Leitung: Eileen Thurau | Tel: 02594 92-47054 E-Mail: florian.küppers@christophorus-kliniken.de Tel: 02594 92-21438 E-Mail:eileen.thurau@christophorus-kliniken.de |
DE1 | Pflegerische Leitung: Maria Beine | Tel: 02594 92-23023 E-Mail: maria.beine@christophorus-kliniken.de |
DE2 | Pflegerische Leitung: Sabina Berdys stellv. Pflegerische Leitung: Stefanie Lemanski | Tel: 02594 92-21001 E-Mail: sabina.berdys@christophorus-kliniken.de Tel: 02594 92-47058 E-Mail: stefanie.lemanski@christophorus-kliniken.de |
D1 | Pflegerische Leitung: Michaela Knüvener stellv. Pflegerische Leitung: Lena Althoff | Tel: 02594 92-47050 E-Mail: michaela.knuevener@christophorus-kliniken.de |
AE und ZNA | Pflegerische Leitung: Stefan Pieper stellv. Pflegerische Leitung: Joey Erkeling (AE), Sabine Yogurtcu (ZNA) | Tel: 02594 92-21017 E-Mail: stefan.pieper@christophorus-kliniken.de |
Endoskopie | Pflegerische Leitung: Günther Winkler | |
Kard. Funktion | Pflegerische Leitung: Evelyn Schumacher | |
| Station | Leitung | Kontakt | |||
|---|---|---|---|---|---|
| A2/A3 | Pflegerische Leitung (kommis.): Ellena Hüning stellv. Pflegerische Leitung: Lisa Elbers | Tel: 02541 89-11231 E-Mail: ellena.huening@christophorus-kliniken.de | |||
| BE | Pflegerische Leitung: Lukas Kösters stellv. Pflegerische Leitung: José Rui Klamt und Yvonne Fügemann | Tel: 02541 89-11065 E-Mail: lukas.koesters@christophorus-kliniken.de | |||
| B1 | Pflegerische Leitung: Nicole Thier stellv. Pflegerische Leitung: Elina Weghake, Rita Schultewolter | Tel: 02541 89-11165 E-Mail: nicole.thier@christophorus-kliniken.de | |||
| C2 | Pflegerische Leitung (kommis.): Myriam Oral stellv. Pflegerische Leitung: N.N. | Tel: 02541 89-11295 E-Mail: myriam.oral@christophorus-kliniken.de | |||
| B2 | Pflegerische Leitung: Heidi Kerkeling stellv. Pflegerische Leitung: Iris Hähner | Tel: 02541 89-11265 E-Mail: heidi.kerkeling@christophorus-kliniken.de | |||
| C1 | Pflegerische Leitung: Andrea Lienhard stellv. Pflegerische Leitung: Carola Langener | Tel: 02541 89-11195 E-Mail: andrea.lienhard@christophorus-kliniken.de | |||
| D1 | Pflegerische Leitung: Christoph Pototzki stellv. Pflegerische Leitung: Isabell Jahnel, Sandra Ruhnau | Tel: 02541 89-12191 E-Mail: christoph.pototzki@christophorus-kliniken.de | |||
| D4/Neugeborene | Pflegerische Leitung: Rita Brinkert stellv. Pflegerische Leitung: Bianca Nißler, Corinna Müther | Tel: 02541 89-12422 E-Mail: rita.brinkert@christophorus-kliniken.de | |||
| D2 | Pflegerische Leitung: Katrin Lemm stellv. Pflegerische Leitung: Daniela Hölker, Annalena Bläker | Tel: 02541 89-12244 E-Mail:katrin.lemm@christophorus.eu | |||
| D3 | Pflegerische Leitung: Kerstin Kemna stellv. Pflegerische Leitung: Johann Steggemann, Sara Kaute | Tel: 02541 89-12322 E-Mail: kerstin.kemna@christophorus-kliniken.de | |||
| B3/B4 | Pflegerische Leitung: Julian Reers stellv. Pflegerische Leitung: Andrea Lauterbach, Daniel Laukamp | Tel: 02541 89-12422 E-Mail: julian.reers@christophorus-kliniken.de | |||
| Kinderambulanz | Pflegerische Leitung: Natalie Demes | Tel: 02541 89-11312 E-Mail: natalie.demes@christophorus-kliniken.de | |||
| Anästhesie | Pflegerische Leitung: Leo Schwabe stellv. Pflegerische Leitung: Johannes Pieper | Tel: 02541 89-12101 E-Mail: leo.schwabe@christophorus-kliniken.de | |||
| OP | Pflegerische Leitung: Christoph Böing-Messing stellv. Pflegerische Leitung: Mareen Hiller | E-Mail: christoph.boeing-messing@christophorus-kliniken.de | |||
| Ambulanzklinik | Pflegerische Leitung: Benjamin Held | Tel: 02541 89-12193 E-Mail: benjamin.held@christophorus-kliniken.de | |||
| ZSVA | Pflegerische Leitung: Dirk Geertsma | Tel: 02541 89-12105 E-Mail: dirk.geertsma@christophorus-kliniken.de | |||
| Endoskopie | Pflegerische Leitung: Gisela Maas stellv. Pflegerische Leitung: Christina Niehoff | Tel: 02541 89-12031 E-Mail: gisela.maas@christophorus-kliniken.de | |||
| Kard. Diagnostik | Pflegerische Leitung: Evelyn Schumacher stellv. Pflegerische Leitung: Michaela Daldrup | Tel: 02541 89-11106 E-Mail: evelyn.schumacher@christophorus-kliniken.de | |||
| ZNA | Pflegerische Leitung: Sven Nyssen stellv. Pflegerische Leitung: Nicole Wendt | Tel: 02541 89-12010 E-Mail: sven.nyssen@christophorus-kliniken.de | |||
| Lichtruf | Pflegerische Leitung: Andrea Pechacek, stellv. Pflegerische Leitung: Nancy Sommer | E-Mail: andrea.pechacek@christophorus-kliniken.de |
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Bunny Stream. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Wistia. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen