Bei uns in sicheren Händen!
Wir verfügen über große Erfahrung im Bereich der Chirurgie der hormonproduzierenden Organe, das heißt in der Chirurgie der Schilddrüse, Nebenschilddrüse und der Nebenniere. Jährlich werden von uns über 130 Schilddrüsen- und Nebenschilddrüsenoperation durchgeführt.
Eine Operation an der Schilddrüse wird heute dank moderner Diagnostikverfahren immer seltener notwendig. Gründe für eine Operation liegen bei lokalen Beschwerden durch große Knoten, bei Verdacht auf bösartige Veränderungen (Schilddrüsenkrebs) und bei konservativ nicht zu beherrschender Überfunktion vor. Wir untersuchen und beraten Sie ausführlich und individuell, um die für Sie beste Behandlungsmöglichkeit zu finden. Dabei sind oft Blutuntersuchungen, Ultraschalldiagnostik und auch ein Schilddrüsenszintigramm erforderlich. In unserer Indikationssprechstunde werden diese mitgebrachten Befunde noch einmal besprochen und dann auf Grundlage der Empfehlungen der Leitlinien der Chirurgischen Arbeitsgemeinschaft für Endokrinologie (CAEK) ggf. eine Entscheidung zur weiteren Behandlung getroffen.
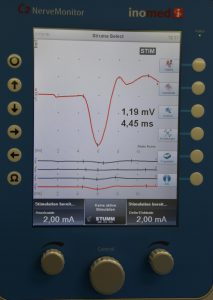
Während der Schilddrüsenoperation ist die Schonung der Stimmnerven ein wesentlicher Aspekt. Durch eine technische Weiterentwicklung ist es uns heute möglich, diesen sehr feinen Nerven nicht nur leichter darzustellen, sondern auch während der Operation dauerhaft zu überwachen. Dies geschieht durch das oben erwähnte permanente Neuromonitoring. Dabei wird mit einer speziellen Sonde, die schwache Impulse abgibt, die Funktionstüchtigkeit des Nerven überprüft. Diese technische Innovation ermöglich eine weitere Reduktion der Zahl an Stimmnervenlähmungen, einer seltenen aber gravierenden Komplikation bei Schilddrüsen – und Nebenschilddrüsenoperationen.
Bei einer Operation an der Schilddrüse ist ein Erhalt der Nebenschilddüsen ebenfalls sehr wichtig. Sie müssen unbedingt geschont werden, da sie den Kalziumphosphatstoffwechsel beeinflussen. Eine postoperative Kontrolle der Kalziumwerte und der ggf. schnelle Beginn einer Substitutionstherapie ist daher wichtig. Im Zweifel kann intraoperativ die Durchblutung der Nebenschilddrüsen durch Gabe non Indocyaningrün (ICG) überprüft werden.
Die die technische Ausrüstung in unserem Operationssaal ist seit Etablierung des permanenten Neuromonitoring zur Überwachung des Stimmnerven und Einführung der ICG Technik u.a. zur Beurteilung der Nebenschilddrüsen auf dem neuesten Stand.
Neben dem individualisierten Vorgehen, der Erfahrung des Operateurs und den technischen Neuerungen im Operationsaal ist auch mit kosmetisch ansprechender Wahl eines kleinen Hautschnittes, einem kurzen stationären Aufenthalt von in der Regel 3 Tagen und einer guten perioperativen Versorgung die Voraussetzung für eine moderne Schilddrüsenchirurgie bei uns erfüllt.
Die Operation erfolgt in der Regel am Aufnahmetag und erfolgt in Vollnarkose. Der Patient wird vom Narkosearzt mit einem speziellen Beatmungsschlauch versorgt, der durch spezielle Elektroden eine Überwachung der Stimmbänder durch das Neuromonitoring ermöglicht. Wenn der Patient eingeschlafen ist, erfolgt die Polsterung und Lagerung. Diese ermöglicht einerseits eine gute, möglichst Wirbelsäulen – schonende Positionierung des Patienten, andererseits wird durch das leichte Überstrecken von Kopf und Hals eine optimale Lagerung für den Operateur erreicht.
 Eine Schilddrüsen- und Nebenschilddüsenoperation wird in unserem Haus mit einer Lupenbrille durchgeführt, um die feinen Strukturen im Gewebe besser identifizieren zu können.
Eine Schilddrüsen- und Nebenschilddüsenoperation wird in unserem Haus mit einer Lupenbrille durchgeführt, um die feinen Strukturen im Gewebe besser identifizieren zu können.
Der Hautschnitt (sog. Kocher’scher Kragenschnitt) wird heute möglichst klein gemacht und an die Größe der zu entnehmenden Schilddrüse angepasst. Er wird kosmetisch günstig möglichst in eine schon vorliegende Hautfalte gelegt.
Dann wird das Unterhautfettgewebe durchtrennt und eine direkt auf der Schilddrüse liegende dünne Muskelschicht auseinandergezogen. Dann wird zuerst die Schilddrüsenseite mit dem größten Krankheitswert operiert. Dabei wird der auf dieser Seite liegende Stimmnerv dargestellt und mittels Neuromonitoring überwacht und gemessen. Nur wenn am Ende der zuerst operierten Seite ein gutes Nervensignal nachweisbar ist, wird die Operation auf der gegenüberliegenden Seite durchgeführt. Auch die Nebenschilddrüsen werden dargestellt und möglichst geschont. Am Ende der Operation wird meistens eine Drainage (ein kleiner Schlauch) in die Wunde eingelegt, um Blutungen oder Wundwasser abzuleiten. Die Wunde wird dann schichtweise verschlossen und die Haut mit einem resorbierbaren (selbstauflösenden) Faden verschlossen.
Nach der Operation wird der Patient 2 Stunden in einem speziellen, sog. Aufwachraum überwacht, bevor er wieder auf die Normalstation kommt. Der stationäre Aufenthalt beträgt in der Regel dann noch 3 Tage.
Alle unsere Schilddrüsen- und Nebenschilddrüsenpatienten werden nach der Operation zur Überprüfung der Stimmbänder noch einmal bei einem Halsnasenohrenarzt vorgestellt.
Am Tag nach der Operation wird eine Blutentnahme zur Kontrolle des Kalziumspiegels und des Parathormons durchgeführt. Ggf. wird anschließend eine entsprechende Therapie mit Kalzium oder VitaminD eingeleitet, dies ist aber nur selten nötig.
Das bei der Operation entnommene Gewebe wird zur feingeweblichen (histologischen) Untersuchung zu einem Pathologen geschickt und beurteilt. Diese Untersuchung dauert 2 bis 3 Tage. Nach Erhalt des Ergebnisses wird dieses natürlich umgehend mit dem Patienten besprochen.
Eine Verletzung des Stimmnerven (N. recurrens) ist möglich, da dieser in unmittelbarer Nähe zu diesenOrganen verläuft. Eine solche Beeinträchtigung des Nerven ist bei ca. 5 % der Operationen zu beobachten, in 80% dieser Fälle handelt es sich aber um eine vorübergehende Problematik. Durch eine unterstützende logopädische Therapie kommt es in diesen Fällen zu einer vollständigen Erholung des Nerven. Eine Stimmnervenlähmung macht sich durch eine heisere, leise, evtl. veränderte Stimme bemerkbar. Aber selbst bei den seltenen Fällen einer permanenten Schädigung kann durch die logopädische Therapie eine deutliche Besserung erzielt werden.
Die Nebenschilddrüsenunterfunktion ist ebenfalls eine sehr seltene Komplikation. Die Nebenschilddrüsen produzieren das Parathormon, welches den Kalziumspiegel im Blut reguliert. Werden alle 4 Nebenschilddrüsen bei einer Operation geschädigt oder kommt es vorübergehend zu einer Funktionsminderung, sinkt mit dem Parathormon auch das Kalzium im Blut ab. Ein dauerhaft zu niedriger Kalziumwert kann zu erheblichen Gesundheitsproblemen führen und muss deshalb behandelt und überwacht werden. Die Behandlung erfolgt durch Gabe von direktem Vitamin D und Kalzium oral. Es eignet sich aber nicht jedes Vitamin D zur Behandlung. Meist kommt es nach wenigen Wochen zu einer Erholung der Nebenschilddrüsenfunktion und die Medikamenteneinnahme kann reduziert und schließlich beendet werden. In ca. 1% kommt es bei der Entfernung der gesamten Schilddrüse(Thyreoidektomie) zu einer bleibenden Nebenschilddrüsenunterfunktion. Dann kann es auch sinnvoll sein, eine gute medikamentöse Einstellung durch die Mitbehandlung eines Endokrinologen sicherzustellen.
Eine Nachblutung nach Schilddrüsen – oder Nebenschilddrüsenoperation kommt in ca. 2% der Operationen vor. Eine Nachblutung nach Schilddrüsenoperation kann sonst zu akuter Atemnot führen. Aus diesem Grund werden unsere Patienten nach einer Schilddrüsenoperation zwei Stunden in einem Aufwachraum besonders intensiv überwacht. Auch in den darauf folgenden 24 Stunden erfolgt durch unser geschultes Pflegepersonal eine intensive Überwachung, um eine Nachblutung so schnell wie möglich zu entdecken, denn es ist dann meistens eine sofortige Nachoperation zur Blutstillung erforderlich. Über 48 Stunden nach einer Operation ist eine Nachblutung nahezu ausgeschlossen.
Wundheilungsstörungen nach einer Schilddrüsen- oder Nebenschilddrüsenoperation sind eher selten, d.h. die Wahrscheinlichkeit liegt unter 1 %. Meisten ist hier eine nochmalige Eröffnung der Wunde in einer Narkose erforderlich, um infiziertes Sekret oder Eiter zu entfernen. Auch kann es erforderlich sein, die Heilung mit einer zusätzlichen antibiotischen Therapie zu unterstützen. Oft macht sich eine solche Wundheilungsstörung erst nach der Entlassung des Patienten bemerkbar. Aus diesem Grund bitten wir alle unsere Patienten sich nochmals in unserer Ambulanz vorzustellen, wenn der Hausarzt den Verdacht auf eine Wundheilungsstörung äußert oder Fieber, Schmerzen, Rötung oder eine nässende Wunde auftreten.
Knoten in der Schilddrüse sind sehr häufig. Ab dem mittleren Lebensalter sind sie bei 30% der Untersuchten im Ultraschall zu finden, insbesondere bei Frauen. Nur wenige dieser Knoten haben einen Krankheitswert und viele werden rein zufällig entdeckt. Dabei sind die erhobenen Laborwerte oft völlig normal.
Die Ursache für Knotenbildungen in der Schilddrüse ist vielfältig, häufig spielt Jodmangel eine Rolle. Die Schilddrüse benötigt Jod zur Herstellung des Schilddrüsenhormones. Bei Jodmangel kommt es zu einem Wachstum der Schilddrüse mit Kropfbildung und u.U. auch zu Knotenbildungen. Dabei spielt eine persönliche Veranlagung sicherlich auch eine Rolle.
Das absolute Risiko, dass es sich bei einem Schilddrüsenknoten um einen Schilddrüsenkrebs handelt ist sehr gering (ca. 0,03%). Diese Knoten werden dann einer gestaffelten Diagnostik unterzogen (s.u.). Erst wenn Knoten hierbei besondere Kriterien aufweisen, ist eine Operation u.U. sinnvoll. Die überwiegende Zahl der Knoten kann beobachtet werden.
 Bei Knoten in der Schilddrüse können folgende diagnostische Schritte sinnvoll sein:
Bei Knoten in der Schilddrüse können folgende diagnostische Schritte sinnvoll sein:
Machen Schilddrüsenknoten keine Beschwerden und sind Sonographie, Szintigraphie und Feinnadelpunktion unauffällig, kann man sie beobachten und ggf. durch Gabe von Jodid und/oder Schilddrüsenhormon versuchen, die Knoten zu verkleinern bzw. ein weiteres Wachstum zu verhindern.
Wenn Schilddrüsenknoten im Szintigramm überaktiv sind, nennt man sie heiße Knoten. Diese sind in der Regel gutartig. Sie können eine Schilddrüsenüberfunktion auslösen. Diese kann man zunächst mit Schilddrüsenblockern, sog. Thyreostatika behandeln. Meist ist hier jedoch im Verlauf eine definitive, d.h. endgültige Therapie eines solchen Knotens sinnvoll. Hier gibt es mit der Operation und der Radiojodtherapie zwei etablierte Behandlungsmöglichkeiten.
Beim Morbus Basedow handelt es sich um eine sog. Autoimmunerkrankung. Dies bedeutet, dass die körpereigene Abwehr die eigene Schilddrüse angreift. Dabei kommt es zur Bildung von speziellen Antikörpern, die im Blut nachweisbar sind. Die genaue Ursache für diese Erkrankung ist nicht bekannt, eine familiäre Häufung kann vorkommen. In 50% der Fälle wird nicht nur die Schilddrüse angegriffen, sondern auch das Gewebe hinter dem Augapfel. Diese Erkrankung nennt sich endokrine Orbitopathie und sollte von erfahrenen Augenärzten überwacht und ggf. behandelt werden.
Der Morbus Basedow kann mit und ohne eine Vergrößerung der Schilddrüse einhergehen, führt aber immer zu einer behandlungsbedürftigen Überfunktion. Zunächst erfolgt die Behandlung mit Schilddrüsenblockern, den sog. Thyreostatika. Durch sie kann in der Regel eine normale Schilddrüsenfunktion erreicht werden. Nach ein bis zwei Jahren medikamentöser Behandlung wird diese beendet. In 50% der Fälle kommt die Erkrankung zum Stillstand, flammt sie aber erneut auf, muss eine definitive Therapie mit Radiojodtherapie oder Operation durchgeführt werden.
Die Radiojodtherapie wird in spezialisierten nuklearmedizinischen Abteilungen durchgeführt. Hierbei nutzt man die Fähigkeit der Schilddrüsenzelle zur Speicherung von Jod. Der Patient erhält dabei Kapseln mit radioaktivem Jod. Die Strahlung dieses Jods reicht nur wenige Millimeter und kann so die Schilddrüsenzellen zerstören. Dazu ist die Unterbringung auf speziellen Stationen für einige Tage erforderlich. die Behandlungsaussichten sind sehr gut, insbesondere bei kleinen Schilddrüsen. Die Wahrscheinlichkeit nach einer Radiojodtherapie an einer Krebserkrankung zu erkranken, ist nicht erhöht. Mögliche Komplikationen einer solchen Therapie sind Schilddrüsenunterfunktion, eine Schilddrüsenentzündung mit Schwellung und Druckschmerz, eine chronische Entzündung der Speicheldrüsen und Erstmanifestation oder Verschlechterung einer endokrinen Orbitopathie.
Eine Operation kann erforderlich sein, wenn die Schilddrüse besonders groß oder besonders stoffwechselaktiv ist. Auch bei ausgeprägter endokriner Orbitopathie kann dies sinnvoll sein. In vielen Fällen ziehen Patienten auch die Operation der Radiojodtherapie vor. Bei einer Operation ist es wichtig, die Schilddrüse möglichst vollständig zu entfernen unter Schonung der Nebenschilddrüsen und der Stimmnerven. Nach der Operation ist die lebenslange Einnahme von Schilddrüsenhormonen erforderlich. Die endokrine Orbitopathie wird weder durch die Radiojodtherapie, noch durch die Operation geheilt und muss als eigenständige Erkrankung weiterbehandelt werden.
Bei der Hashimoto-Thyreoiditis handelt es sich um eine sog. Autoimmunerkrankung. Dies bedeutet, dass die körpereigene Abwehr die eigene Schilddrüse angreift. Dabei kommt es zur Bildung von speziellen Antikörpern, die im Blut nachweisbar sind. Dieser Antikörper heißt Thyreoperoxidase (TPO). Die genaue Ursache für diese Erkrankung ist nicht bekannt. Es kommt zu einer chronischen, lymphozytären Entzündung. Diese schleichende Schilddrüsenentzündung kann man in ihrer Anfangsphase versuchsweise mit Selen behandeln, meistens führt sie aber zu einem schrittweisen Funktionsverlust der Schilddrüse bis hin zur Schilddrüsenunterfunktion. Während eines Entzündungsschubes kann aber auch eine vorübergehende Überfunktion auftreten. Dieser oft schwankende Erkrankungsverlauf wird von vielen Patienten als sehr belastend empfunden. Oft ist dadurch auch die Einstellung mit Schilddrüsenmedikamenten schwierig.
Die Symptome sind dabei vielfältig und z.T. wie bei einer Schilddrüsenüberfunktion. (Nervosität, Reizbarkeit, Rastlosigkeit, Schlafstörungen, Schwitzen, Herzklopfen und Herzrasen, Herzrhythmusstörungen, Heißhunger und Durst). Später dagegen zeigen sich oft Symptome der Unterfunktion (Niedrige Körpertemperatur, Erhöhte Kälteempfindlichkeit, Kloß im Hals, Häufiges Räuspern und Hüsteln, Heisere oder belegte Stimme, depressive Verstimmung, Motivationslosigkeit, Antriebslosigkeit, Muskelschwäche, Trockene und rissige Haut und damit verbundener Juckreiz, Trockene Schleimhäute, Brüchige Haare und Nägel, Haarausfall, Gewichtszunahme, Verdauungsstörungen, Verlangsamter Herzschlag, Müdigkeit).
Die Hashimotoerkrankung allein ist allerdings so gut wie nie eine Indikation zu einer Operation. Natürlich können auch bei einer vorliegenden Hashimoto-Thyreoiditis Knoten in der Schilddrüse auftreten, die zu einer Operation führen.
Ein häufiger Grund für die Durchführung einer Schilddrüsenoperation ist das Vorhandensein von Schilddrüsenknoten. Diese werden oft durch einen Zufall beim Abtasten des Halses oder eine Routineuntersuchung festgestellt. Es erfolgt dann eine weitere Diagnostik (s. auch Kapitel Schilddrüsenknoten weiter oben). Wird nach dieser Diagnostik die Empfehlung einer Operation ausgesprochen, sehen wir in sog. kalten Knoten in 5 bis 7% einen Schilddrüsenkrebs.
Die fünfte Art von Schilddrüsenkrebs ist das gering differenzierte Schilddrüsenkarzinom, das eine Mittelstellung zwischen den differenzierten und dem anaplastischen Schilddrüsenkarzinom ausmacht. Die Prognose dieses Tumors ist etwas besser, als die des anaplastischen Schilddrüsentumors.
Papilläres Karzinom
Erkrankungen der Nebenschilddrüsen sind sehr selten. Die Nebenschilddrüsen liegen der Schilddrüse in der Regel direkt an. Es gibt insgesamt vier, jeweils zwei liegen an der Hinterfläche der rechten und linken Schilddrüsenhälfte. Ebenfalls benachbart ist der Stimmnerv. Die Nebenschilddrüsen sind sehr klein, etwa 3 – 5 mm lang und sehen bohnenförmig aus. Sie schütten das Parathormon aus. Mit der Funktion der eigentlichen Schilddrüse haben sie nichts zu tun. Das Parathormon regelt im wesentlichen den Kalziumstoffwechsel. Doch es hat viele Mitstreiter, so z.B. die Nieren und das Vitamin D.
Erkrankungen der Nieren oder ein starker Vitamin D Mangel können umgekehrt auch zu einer Erkrankung und Fehlregulation der Nebenschilddrüsen führen. So gibt es nicht nur gutartige Vergrößerungen einer Nebenschilddrüse (Nebenschilddrüsenadenom) mit vermehrter Hormonausschüttung, sondern auch Erkrankungen aller Nebenschilddrüsen (sekundärer Hyperparathyreoidismus) z.B. bei Nierenfunktionsschwäche und Dialysepatienten.
In 85 bis 90 % handelt es sich um die Vergrößerung einer Nebenschilddrüse, selten sind 2 oder mehrere Nebenschilddrüsen betroffen. Meist liegen die vergrößerten Nebenschilddrüsen hinter der Schilddrüse, selten auch hinter dem Brustbein, in der Nähe des Herzens oder hoch am Hals. Es gibt auch selten eine familiäre Häufung von Tumoren an verschiedenen hormonbildenden Organen.
Wenn man unter einem Hyperparathyreoidismus leidet, treten häufig bestimmte Symptome und Begleiterkrankungen auf. Dazu gehört das Nierensteinleiden, eine sog. Osteopenie (ausgedünnter Knochen), Magen – Darm – Beschwerden (Magengeschwüre, Bauchspeicheldrüsenentzündung, Übelkeit Appetitlosigkeit u.a.), Muskelschwäche und auch psychische Probleme, Depressionen und Konzentrationsschwäche.
In 50 % liegen aber keine spezifischen Symptome vor und die Erkrankung wurde durch Zufall diagnostiziert. Meist fällt eine Erhöhung des Kalziumspiegels im Blut auf. Dann sollten sich weitere Diagnostik anschließen:
Die Erkrankung ist durch eine rechtzeitige operative Entfernung des Nebenschilddrüsenadenoms heilbar!
Eine Operationsindikation besteht immer bei Symptomen durch den Hyperparathyreoidismus. Ebenso sollte einer Operation bei asymptomatischen Patienten der Vorrang gegeben werden, wenn das Lebensalter < 50 ist, der Kalziumwert über 2,9 mmol/l liegt, gleichzeitig Nierenfunktionseinschränkung oder Herzkreislauferkrankungen vorliegen.
Ist die vergrößerte Nebenschilddrüse vor der Operation eindeutig zu lokalisieren, kann eine sog. fokussierte Operation durchgeführt werden. Es wird dann über der Nebenschilddrüse ein Hautschnitt gemacht und die Nebenschilddrüse isoliert entfernt. Um das evtl. Vorliegen einer weiteren, versteckten und ebenfalls vergrößerten Nebenschilddrüse sicher auszuschließen, wird bei der Operation das Parathormon im Blut bestimmt. Fällt der Hormonspiegel innerhalb von 10 Minuten um über 50 %, kann davon ausgegangen werden, dass die erkrankte Drüse erfolgreich entfernt wurde. Dann wird die Operation beendet.
Sinkt der Hormonspiegel nicht in ausreichendem Masse ab, muss man von weiteren Nebenschilddrüsenadenomen ausgehen und die Operation wird fortgesetzt. Dann ist das aufsuchen aller 4 Nebenschilddrüsen erforderlich, um diese zu beurteilen und diese ggf. zu entfernen, bis es zu einem ausreichenden Absinken des Parathormonspiegels kommt.
Jeder über einen längeren Zeitraum bestehende Kalziummangel kann eine Überfunktion aller Nebenschiddrüsen verursachen. Oftmals ist der Kalziummangel mit einem Mangel an Vitamin D (Calcitriol) vergesellschaftet, das eine wichtige Rolle bei der Aufnahme des mit der Nahrung aufgenommenen Kalziums spielt. Die niedrige Serumkalziumkonzentration bedingt also die erhöhte Parathormon- Ausschüttung durch die Nebenschilddrüsen. Dieser Vitamin D Mangel kann durch Vitamin D Substitution behandelt werden.
Neben dem Vitamin D-Mangel ist die chronische Niereninsuffizienz (Nierenschwäche) eine häufige Ursache für den sekundären Hyperparathyreoidismus. Bei der chronischen Niereninsuffizienz kommt es zu einem gestörten Kalzium – Phosphathaushalt mit niedrigem Kalziumspiegel im Blut. Verschärfenderweise kommt im Rahmen der chronischen Niereninsuffizienz ein Mangel an in der Niere gebildetem direkten Vitamin D hinzu. Die Folge ist oft eine Entkalkung des Knochens (renale Osteopathie) mit Knochenschmerzen und einer erhöhten Knochenbruchneigung. Menschen mit einem Sekundären Hyperparathyreoidismus haben auch eine besonders hohe Wahrscheinlichkeit Herzkreislauferkrankungen (koronare Herzerkrankung, periphere Durchblutungsstörungen u.ä.) zu erleiden. Auch Muskelschwäche, quälender Juckreiz, Gefäß- und Weichteilverkalkungen können zu den Symptomen gehören.
Zunächst sollte hier eine Therapie der zugrundeliegenden Nierenschwäche erfolgen. Ist dies nicht möglich, erfolgt eine medikamentöse Therapie mit Vitamin D, Kalzimimetika (Cinacalcet) und Phosphatbindern. Bleibt hier ein Therapieeffekt aus, muss über die operative Entfernung der Nebenschilddrüsen nachgedacht werden. Bei dieser Entscheidung ist eine enge Zusammenarbeit zwischen dem behandelnden Nierenspezialisten (Nephrologe) und einem erfahrenen Chirurgen erforderlich.
Hier bei gibt es drei Operationsverfahren:
Mit dem Patienten müssen die Vor- und Nachteile der Verfahren besprochen werden. Die Nachbehandlung wird dann wieder vom Nephrologen durchgeführt. Eine engmaschige Kontrolle der Blutwerte ist hierbei über einen längeren Zeitraum erforderlich.
Sollte es bei der Operation Schwierigkeiten beim Auffinden der Nebenschilddrüsen geben, kann auch mittels Gabe des Farbstoffes Indocyaningrün eine bessere Lokalisation dieser winzigen Organe ermöglicht werden.

Ursula Wiesweg
Anne Kersting
Linda Kolkmann
Sabine Holtmann-Fischert
Telefon: 02541 89-14007
Fax: 02541 89-13554
E-Mail: ck1@christophorus-kliniken.de
Sprechstunde Coesfeld
nur nach telefonischer Terminvereinbarung
Allgemein- und Viszeralchirurgie
Montag 09:00 – 12:00 Uhr
Schilddrüsen und Nebenschilddrüsen
Donnerstag 09:00 – 12:00 Uhr
Gefäßchirurgie
Montag 8:00 – 15:00 Uhr
Freitag 08:00 – 12:30 Uhr
Hernienzentrum
Dienstag 09:00 – 12:00 Uhr
Mittwoch 09:00 – 12:00 Uhr
Privatsprechstunde und Thoraxchirurgie
Mittwoch 10:00 – 15:00 Uhr
Proktologie
Dienstag und Donnerstag
9:00 – 11:30 Uhr
So erreichen Sie uns
Christophorus Kliniken
Klinik für Chirurgie
Südwall 22, 48653 Coesfeld

Chefarzt
Ärztlicher Direktor
Leiter Darmkrebszentrum
Facharzt für Allgemein-, Viszeral-, spezielle Viszeral-, Gefäßchirurgie und Proktologie

Oberärztin
Leiterin Schilddrüsenzentrum
Fachärztin für Allgemein-, Viszeral- und spezielle Viszeralchirurgie
Im Idealfall haben Sie oder Ihr Arzt einen Termin in unseren Sprechstunden vereinbart.
Bevor Sie sich in der Sprechstunde vorstellen benötigen Sie
Sie kommen dann mit Ihrer Über-/Einweisung zunächst zur Patient:innenenanmeldung. in das Haus G, Klinik für Chirurgie am Südwall 22 in Coesfeld.
Von hieraus werden Sie in die für Sie richtige Sprechstunde geführt. Bitte bringen Sie alle für Krankenhausbehandlung wichtigen Krankenunterlagen (Medikamentenliste, Untersuchungsergebnisse und Röntgenbilder/CD`s) mit.
Nagellack, Piercings etc. bitte zum Aufnahmetag entfernen
Wertsachen:
Bringen Sie bitte keine größeren Geldbeträge oder Wertsachen (z.B. Schmuck) zu Ihrem stationären Aufenthalt mit. Im Falle von Diebstahl, Verlust oder Beschädigung Ihrer persönlichen Sachen kann die Klinik keine Haftung übernehmen. Sie benötigen ein wenig Bargeld, bzw. EC-Karte zur Begleichung der gesetzlichen Zuzahlung (10 € pro Tag, max. 28 Tage pro Kalenderjahr), für die Nutzung des Telefons und den Erwerb der Wasserkarte (Mineralwasser).
Ihre Ärzte haben Sie während des stationären Aufenthaltes engmaschig begleitet. Im Vorfeld wird mit Ihnen über den Entlassungstermin gesprochen und alles Nötige organisiert. Sie verlassen das Krankenhaus erst, wenn Sie so weit wieder hergestellt sind und zu Hause gut zurecht kommen werden. Am Entlassungstag werden Sie in der Regel kurz nach dem Frühstück mit dem Entlassungsbrief nach Hause gehen können. Wie die weitere Behandlung aussehen wird ist im Detail mit Ihnen und Ihren Angehörigen besprochen worden.
Für weitere Fragen stehen wir Ihnen in unseren Sprechstunden und auf Station jederzeit gerne zur Verfügung.
Lebensbedrohliche Notfälle
Tel. -Nr. 112
Zentrale Notaufnahme am Kliniken-Standort Coesfeld:
Für akute Erkrankungen oder Verletzungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Zentrale Notaufnahme am Kliniken-Standort Dülmen:
Für akute internistische und neurologische Erkrankungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Bei Verletzungen und Unfällen, die eine rasche Versorgung benötigen, ist unsere chirurgische Ambulanz in Dülmen von 08:00-16:30 Uhr für Sie geöffnet. Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Hier finden Sie Informationen zur Hilfe und Unterstützung nach sexualisierter Gewalt.
Alle anderen akuten Erkrankungen: hausärztliche Notfallnummer
Tel. -Nr. 116 117
Notfalldienst Kreis Coesfeld
Telefonzentrale Klinikstandort Coesfeld
Tel. -Nr. 02541 89-0
Südring 41, 48653 Coesfeld
Telefonzentrale Klinikstandort Dülmen
Tel. -Nr. 02594 92-00
Vollenstraße 10, 48249 Dülmen
Telefonzentrale Klinikstandort Nottuln
Tel. -Nr. 02502 220-0
Hagenstraße 35, 48301 Nottuln
| Station | Leitung | Kontakt |
|---|---|---|
| DE/IMC | Pflegerische Leitung: Hans-Jürgen Konert stellv. Pflegerische Leitung: Michael Hägele, Nadine Puhe | Tel: 02502 220-36071 |
| D1 | Pflegerische Leitung: Matthias Frankemölle stellv. Pflegerische Leitung: Kai Schweinstig und Nina Ahlmann | Tel: 02502 220-36171 E-Mail: matthias.frankemoelle@christophorus-kliniken.de |
| D2 | Pflegerische Leitung: Nadine Stepka stellv. Pflegerische Leitung: Margret Hageböck | Tel: 02502 220-36150 E-Mail: nadine.stepka@christophorus-kliniken.de |
| Endoskopie | Pflegerische Leitung: Claudia Bresgen | E-Mail: claudia.bresgen@christophorus-kliniken.de |
| Tagesklinik | Pflegerische Leitung: Monika Ruthmann | Tel: 02502 220-36013 E-Mail: monika.ruthmann@christophorus-kliniken.de |
Station | Leitung | Kontakt |
A1 | Pflegerische Leitung: Irina Kraus | Tel: 02594 92-21139 E-Mail: irina.kraus@christophorus-kliniken.de |
A2 | Pflegerische Leitung: Melanie Richter stellv. Pflegerische Leitung: Thomas Hülsmann | Tel: 02594 92-21238 E-Mail: melanie.richter@christophorus-kliniken.de Tel: 02594 92-21238 E-Mail: thomas.huelsmann@christophorus-kliniken.de |
BE2 | Pflegerische Leitung: Urs Gondrum stellv. Pflegerische Leitung: Elisabeth Zobe | Tel: 02594 92-23052 E-Mail: urs.gondrum@christophorus-kliniken.de Tel: 02594 92-23052 E-Mail: elisabeth.zobe@christophorus-kliniken.de |
A3 | Pflegerische Leitung: Celina-Marie Schniggendiller stellv. pflegerische Leitung: Christian Sicking | Tel: 02594 92-47286 E-Mail: celina-marie.schniggendiller@christophorus-kliniken.de Tel: 02594 92-47286 E-Mail: christian.sicking@christophorus-kliniken.de |
A4 | Pflegerische Leitung: Florian Küppers stellv. Pflegerische Leitung: Eileen Thurau | Tel: 02594 92-47054 E-Mail: florian.küppers@christophorus-kliniken.de Tel: 02594 92-21438 E-Mail:eileen.thurau@christophorus-kliniken.de |
DE1 | Pflegerische Leitung: Maria Beine | Tel: 02594 92-23023 E-Mail: maria.beine@christophorus-kliniken.de |
DE2 | Pflegerische Leitung: Sabina Berdys stellv. Pflegerische Leitung: Stefanie Lemanski | Tel: 02594 92-21001 E-Mail: sabina.berdys@christophorus-kliniken.de Tel: 02594 92-47058 E-Mail: stefanie.lemanski@christophorus-kliniken.de |
D1 | Pflegerische Leitung: Michaela Knüvener stellv. Pflegerische Leitung: Lena Althoff | Tel: 02594 92-47050 E-Mail: michaela.knuevener@christophorus-kliniken.de |
AE und ZNA | Pflegerische Leitung: Stefan Pieper stellv. Pflegerische Leitung: Joey Erkeling (AE), Sabine Yogurtcu (ZNA) | Tel: 02594 92-21017 E-Mail: stefan.pieper@christophorus-kliniken.de |
Endoskopie | Pflegerische Leitung: Günther Winkler | |
Kard. Funktion | Pflegerische Leitung: Evelyn Schumacher | |
| Station | Leitung | Kontakt | |||
|---|---|---|---|---|---|
| A2/A3 | Pflegerische Leitung (kommis.): Ellena Hüning stellv. Pflegerische Leitung: Lisa Elbers | Tel: 02541 89-11231 E-Mail: ellena.huening@christophorus-kliniken.de | |||
| BE | Pflegerische Leitung: Lukas Kösters stellv. Pflegerische Leitung: José Rui Klamt und Yvonne Fügemann | Tel: 02541 89-11065 E-Mail: lukas.koesters@christophorus-kliniken.de | |||
| B1 | Pflegerische Leitung: Nicole Thier stellv. Pflegerische Leitung: Elina Weghake, Rita Schultewolter | Tel: 02541 89-11165 E-Mail: nicole.thier@christophorus-kliniken.de | |||
| C2 | Pflegerische Leitung (kommis.): Myriam Oral stellv. Pflegerische Leitung: N.N. | Tel: 02541 89-11295 E-Mail: myriam.oral@christophorus-kliniken.de | |||
| B2 | Pflegerische Leitung: Heidi Kerkeling stellv. Pflegerische Leitung: Iris Hähner | Tel: 02541 89-11265 E-Mail: heidi.kerkeling@christophorus-kliniken.de | |||
| C1 | Pflegerische Leitung: Andrea Lienhard stellv. Pflegerische Leitung: Carola Langener | Tel: 02541 89-11195 E-Mail: andrea.lienhard@christophorus-kliniken.de | |||
| D1 | Pflegerische Leitung: Christoph Pototzki stellv. Pflegerische Leitung: Isabell Jahnel, Sandra Ruhnau | Tel: 02541 89-12191 E-Mail: christoph.pototzki@christophorus-kliniken.de | |||
| D4/Neugeborene | Pflegerische Leitung: Rita Brinkert stellv. Pflegerische Leitung: Bianca Nißler, Corinna Müther | Tel: 02541 89-12422 E-Mail: rita.brinkert@christophorus-kliniken.de | |||
| D2 | Pflegerische Leitung: Katrin Lemm stellv. Pflegerische Leitung: Daniela Hölker, Annalena Bläker | Tel: 02541 89-12244 E-Mail:katrin.lemm@christophorus.eu | |||
| D3 | Pflegerische Leitung: Kerstin Kemna stellv. Pflegerische Leitung: Johann Steggemann, Sara Kaute | Tel: 02541 89-12322 E-Mail: kerstin.kemna@christophorus-kliniken.de | |||
| B3/B4 | Pflegerische Leitung: Julian Reers stellv. Pflegerische Leitung: Andrea Lauterbach, Daniel Laukamp | Tel: 02541 89-12422 E-Mail: julian.reers@christophorus-kliniken.de | |||
| Kinderambulanz | Pflegerische Leitung: Natalie Demes | Tel: 02541 89-11312 E-Mail: natalie.demes@christophorus-kliniken.de | |||
| Anästhesie | Pflegerische Leitung: Leo Schwabe stellv. Pflegerische Leitung: Johannes Pieper | Tel: 02541 89-12101 E-Mail: leo.schwabe@christophorus-kliniken.de | |||
| OP | Pflegerische Leitung: Christoph Böing-Messing stellv. Pflegerische Leitung: Mareen Hiller | E-Mail: christoph.boeing-messing@christophorus-kliniken.de | |||
| Ambulanzklinik | Pflegerische Leitung: Benjamin Held | Tel: 02541 89-12193 E-Mail: benjamin.held@christophorus-kliniken.de | |||
| ZSVA | Pflegerische Leitung: Dirk Geertsma | Tel: 02541 89-12105 E-Mail: dirk.geertsma@christophorus-kliniken.de | |||
| Endoskopie | Pflegerische Leitung: Gisela Maas stellv. Pflegerische Leitung: Christina Niehoff | Tel: 02541 89-12031 E-Mail: gisela.maas@christophorus-kliniken.de | |||
| Kard. Diagnostik | Pflegerische Leitung: Evelyn Schumacher stellv. Pflegerische Leitung: Michaela Daldrup | Tel: 02541 89-11106 E-Mail: evelyn.schumacher@christophorus-kliniken.de | |||
| ZNA | Pflegerische Leitung: Sven Nyssen stellv. Pflegerische Leitung: Nicole Wendt | Tel: 02541 89-12010 E-Mail: sven.nyssen@christophorus-kliniken.de | |||
| Lichtruf | Pflegerische Leitung: Andrea Pechacek, stellv. Pflegerische Leitung: Nancy Sommer | E-Mail: andrea.pechacek@christophorus-kliniken.de |
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Bunny Stream. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Wistia. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen