Die Bedeutung schmerzfreier Mobilität und der Anspruch an die eigene Leistungsfähigkeit steigen stetig. Orthopädische und unfallchirurgische Krankheitsbilder werden zunehmend komplexer, daher erfordert die Auswahl geeigneter Therapiemaßnahmen sowohl eine medizinische Spezialisierung als auch eine individuelle Beratung und Betreuung unserer Patient:innen.
Um dies zu gewährleisten stehen Ihnen in der Klinik für Orthopädie und Unfallchirurgie ärztliche Spezialist:innen mit langjähriger Erfahrung zur Seite.
Mittels modernster minimalinvasiver Operationsverfahren, die auch in Schlüssellochtechnik (Arthroskopie) durchgeführt werden können, kann eine rasche Wiedereingliederung in Beruf, Alltag und Sport erzielt werden. Durch unser Ärzt:innenteam, unser fachkundiges Personal im Operationssaal und auf den Stationen erhalten Sie eine menschliche und individuelle Behandlung. Interdisziplinäre Konferenzen und Anbindungen an die Physiotherapie und Intensivstation ermöglichen auch die Behandlung komplexer Fälle und schwerstverletzter Patient:innen.

Das gesamte Spektrum der Endoprothetik, Sportorthopädie, Deformitätenrekonstruktion und regenerativen, wiederherstellenden Chirurgie wird unter besonderem Schwerpunkt gewebeschonender Techniken vollumfänglich abgebildet.
Die Versorgung von verunfallten Patient:innen ist als Lokales Traumazentrum und im AltersTraumaZentrum jederzeit 24/7 gewährleistet.
Arthrose / Gelenkverschleiß
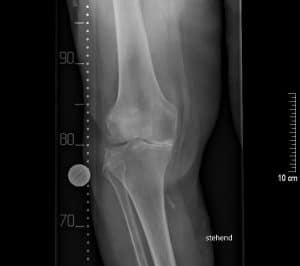
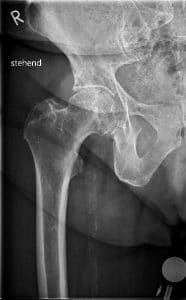
Arthrose, Gelenkverschleiß, ist eine Volkskrankheit, von der etwa zwei Drittel der Menschen über 65 Jahre betroffen sind.
Welche Symptome macht Verschleiß?
Arthrose verursacht Schmerzen, Einsteifungen und Schwellungen; auch wenn nicht jeder Betroffene an Symptomen leiden muss.
Wie kommt es zur Arthrose?
Die Ursache der primären Gonarthrose ist nicht abschließend geklärt. Die sekundäre Form wird durch Achsdeformitäten, eine chronische Instabilität oder Traumata begünstigt, oder kann Folge einer rheumatischen oder infektiösen Arthritis sein.
Welche Therapieoptionen gibt es?
Vorrangiges Ziel ist die Prävention, d.h. die Behebung von Faktoren, die Verschleiß begünstigen, z.B. Achskorrekturen bei O- oder X-Beinen, die Behandlung von Knorpelschäden oder die Behebung einer Instabilität. Ist ein Gelenk bereits verschlissen, stehen zunächst konservative Maßnahmen zur Verfügung.
Kann man Arthrose heilen?
Aktuell steht keine Therapie zur Verfügung, die die Arthrose heilt oder Verschleiß umkehrt. Konservative Maßnahmen wirken lediglich symptomatisch. Sind diese ausgeschöpft, ist der künstliche Gelenkersatz ein segensreicher Eingriff.
Künstlicher Gelenkersatz allgemein
Ziel des künstlichen Gelenkersatzes ist die Beschwerdelinderung und Wiederherstellung von Gelenkfunktion, Mobilität und v.a. Lebensqualität. Dabei werden die verschlissenen Gelenkpartner und -Flächen durch ein Kunstgelenk ersetzt.
Bin ich allein mit meiner Prothese?
Der künstliche Gelenkersatz ist ein Routineeingriff. In Deutschland leben ca. 3 Millionen Menschen mit einem künstlichen Gelenk. Pro Jahr werden ca. 200.000 künstliche Hüftgelenke und 150.000 künstliche Kniegelenke implantiert.
Künstlicher Kniegelenkersatz
Ziel des künstlichen Kniegelenksersatzes ist die Beschwerdelinderung und Wiederherstellung von Gelenkfunktion, Mobilität und v.a. Lebensqualität.
Wann ist der richtige Zeitpunkt für eine Prothese?
Wenn der Gelenkverschleiß fortgeschritten ist und alle gelenkerhaltenden Maßnahmen ausgeschöpft wurden, ist bei entsprechender Symptomatik und einer gelenkbezogenen Einschränkung der Lebensqualität die Indikation für ein Kunstgelenk zu prüfen und leitliniengerecht zu stellen.
Muss es immer ein ganzes Knie sein?
Je nach Ausmaß der Schäden wird individuell entschieden, welche Prothese die richtige ist.

Ist das gesamte Gelenk betroffen, kann ein sog. bikondylärer Oberflächenersatz implantiert werden. Moderne Implantate ermöglichen eine sofortige Belastung und gute Mobilität. Nur in Ausnahmefällen muss auch die Rückfläche der Kniescheibe ersetzt werden.

Ist hingegen nur eine Seite des Gelenkes betroffen, kann über einen kleinen Hautschnitt eine unikondyläre Schlittenprothese eingesetzt werden, wobei die restlichen 2/3 des Kniegelenkes erhalten bleiben. Gleiches gilt auch für den Ersatz des Gelenkes zwischen Kniescheibe und Oberschenkel.

Bei grober Fehlstellung, Instabilität oder schlechter Knochenqualität wird eine sogenannte achsgeführte Prothese eingebracht, die auch im Falle eines Prothesenwechsels geeignet wäre.
Wie wird die Prothese geplant?
Anhand von Röntgen Maßaufnahmen wird die Größe und Stellung der Prothese präoperativ genau geplant, d.h. der Operateur weiß bereits vor der Operation, welche Prothese er wie einsetzen wird.
Auf Patient:innen individualisierte Implantate
Knie-Probleme? Beschwerdefreies Gehen durch eine OP

In ausgewählten Fällen ist der Einsatz von individuell angefertigten Prothesen indiziert. Hierbei werden nach computertomografischer Planung ein 3D-Modell und daraus eine individuelle Prothese hergestellt.
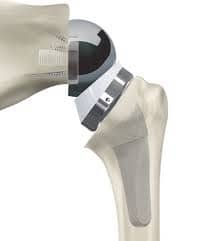
Künstlicher Hüftgelenkersatz
Schmerzen in der Hüfte – Ursachen und Therapiemöglichkeiten
Ziel des künstlichen Hüftgelenksersatzes ist die Beschwerdelinderung und Wiederherstellung von Gelenkfunktion, Mobilität und v.a. Lebensqualität.
Wann ist der richtige Zeitpunkt für eine Prothese?
Wenn der Gelenkverschleiß fortgeschritten ist und alle gelenkerhaltenden Maßnahmen ausgeschöpft wurden, ist bei entsprechender Symptomatik und einer gelenkbezogenen Einschränkung der Lebensqualität die Indikation für ein Kunstgelenk zu prüfen und leitliniengerecht zu stellen.
Die endoprothetische Versorgung des erkrankten Hüftgelenks ist eine der erfolgreichsten Operationen überhaupt.
Was ist minimalinvasiv?
Minimalinvasiv bedeutet, dass für den Zugang zum Hüftgelenk keine Muskelablösung oder -Durchtrennung notwendig ist, und dass schonend über kleine, kosmetisch günstige Schnitte operiert wird. In unserer Klinik werden alle Prothesen in minimalinvasiver Technik von der Seite (OCM) oder von vorne (DAA) operiert.
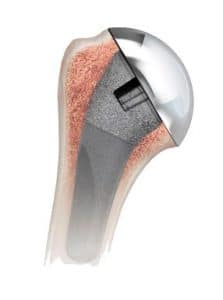
Was ist eine Kurzschaftprothese?

Standard in unserer Klinik ist die Kurzschaftprothese, die minimalinvasiv, also gewebeschonend und knochensparend, implantiert wird. Das OP Trauma ist geringer, die OP Zeit kürzer und die Rekonvaleszenz schneller.
Welche Prothesenmodelle gibt es sonst?

Die klassische Prothese ist etwas länger und besteht aus Pfanne, Kunststoffeinsatz, Keramik- oder Metallkopf und Schaft, und wird passgenau, zementfrei eingesetzt. Bei schlechter Knochenqualität kann die Prothese auch einzementiert werden.
Wie wird die Prothese geplant?
Anhand von Röntgen Maßaufnahmen wird die Größe und Stellung der Prothese präoperativ genau geplant, d.h. der Operateur weiß bereits vor der Operation, welche Prothese er wie einsetzen wird.
Wechsel eines Kunstgelenkes
Der Grund für eine Wechseloperation ist zumeist der Verschleiß des Kunststoffeinsatzes, die Lockerung einer Komponente, in seltenen Fällen eine Gelenkinfektion oder eine Fehlstellung der Prothese. Die Revisionsrate ist deutschlandweit aber sehr niedrig.
Wie wird eine Lockerung festgestellt?
Schmerz nach beschwerdefreiem Intervall können ein Zeichen sein. Die Diagnose wird anhand aktueller Röntgenbilder im Vergleich zu Voraufnahmen oder mittels CT oder einer Skelettszintigraphie gestellt.
Welche Therapieoptionen gibt es?


Es werden i.d.R. ausschließlich die verschlissenen oder gelockerten Teile typgleich ausgetauscht. Bei größeren Defekten stehen zahlreiche Revisionsprothesensysteme wie Langschaftprothesen in zementierter und nicht-zementierter Technik, Pfannenabstützschalen und Knochenersatzmaterialien zur Verfügung.
fast track Rehabilitation
In unserer Klinik kombinieren wir minimalinvasive Zugänge (OCM oder DAA) und kleine Implantate mit dem evidenzbasierten fast track Behandlungspfad. Ziel ist die schnellstmögliche Wiederherstellung der Mobilität durch Frühmobilisierung und ein auf die Patientenbedürfnisse abgestimmtes Schulungsprogramm. Weitere Vorteile sind ein geringerer Blutverlust, ein geringeres Risiko für Infekte oder Thrombosen, weniger Schmerzen, und eine bessere Optik.
Die Klinik für Orthopädie und Unfallchirurgie besitzt eine besondere Expertise in der Behandlung von Erkrankungen und Verletzungen des Schultergelenkes. Wir bieten gelenkerhaltende arthroskopische Eingriffe wie auch den künstlichen Gelenkersatz.
Impingement oder Engpass Syndrom
Durch eine relative Enge zwischen Schulterdach und Oberarmkopf kommt es zu einem schmerzhaften Einklemmen der Rotatorenmanschettensehnen und zu einer Schleimbeutelentzündung unter dem Schulterdach.
Welche Therapieoptionen gibt es?
In erster Linie konservative. Bei Beschwerdepersistenz kann der Raum unter dem Schulterdach arthroskopisch erweitert werden.
Rotatorenmanschettenriss
Als Rotatorenmanschette bezeichnet man mehrere flache Sehnen, die am Oberarmkopf ansetzen und für die Bewegung und Stabilisierung des Schultergelenkes verantwortlich sind.
Wie kommt es zu einem Riss?
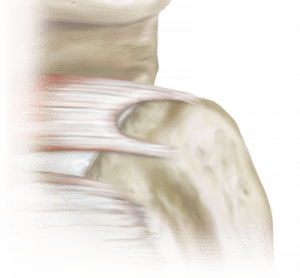
Aufgrund mechanischer Belastung oder bedingt durch eine Einengung kann es zum Verschleiß und schlussendlich zu einem Riss der Sehnen kommen. Traumatische Rissbildungen sind selten.
Wie wird der Riss festgestellt?
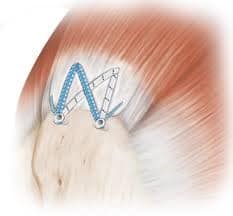
Schmerzen und Kraftverlust bei bestimmten Bewegungen können ein Zeichen sein. Die Diagnose wird klinisch, sonographisch oder per MRT gesichert.
Wie wird behandelt?
Die Behandlung richtet sich nach dem individuellen Anspruch des Patienten und nach der Größe und Art der Rissbildung. Kleinere, unvollständige Risse können u.U. konservativ behandelt werden. Komplette Risse mit entsprechendem Kraftverlust aber Anspruch an eine gute Funktion sollten arthroskopisch refixiert d.h. befestigt werden.
Schulterluxation (Auskugeln)

Beim Auskugeln des Schultergelenkes kommt es oft zu einer Schädigung der Gelenklippe (Labrum) oder des knöchernen Pfannenrandes (Bankartläsion). Dies führt zu einer Instabilität der Schulter, so dass ohne erneutes Unfallereignis weitere Luxationen eintreten können.
Wie wird therapiert?
Das Gelenk muss schnellstmöglich aber schonend eingerenkt werden. Danach müssen mittels Röntgen, CT oder MRT Begleitverletzungen ausgeschlossen werden. Ist eine Schädigung der Gelenklippe eingetreten, sollte bei Patienten mit hohem funktionellem Anspruch eine Naht oder Refixierung erfolgen.
Schultergelenksarthrose (Omarthose)
Die Omarthrose ist eine chronisch degenerative Verschleißerkrankung des Schultergelenkes. Ursächlich sind Unfällen, z.B. Brüche oder wiederkehrende Verrenkungen, oder Verletzungen z.B. der Rotatorenmanschette; aber auch eine erbliche Komponente wird diskutiert.
Wie zeigt sich eine Omarthrose?
Zunächst kommt es zu einer Bewegungseinschränkung, später zu einem bewegungsabhängigen Schmerz.
Welche Therapieoptionen gibt es?
Zunächst konservative. Eine Heilung der Arthrose ist aber derzeit nicht absehbar. Nach Ausschöpfen der konservativen Möglichkeiten, entsprechender Symptomatik und gelenkbezogener Einschränkung der Lebensqualität ist die Indikation zum künstlichen Gelenk leitliniengerecht zu prüfen.
Die Auswahl des Prothesenmodels ist individuell in Abhängigkeit vom Alter und Anspruch des Patienten, vom Ausmaß des Verschleißes, von der Knochenqualität und vom Zustand der Rotatorenmanschette zu treffen. Es stehen Kappenprothesen, Kurzschaftprothesen und sog. Inverse Schulterprothesen zur Verfügung.
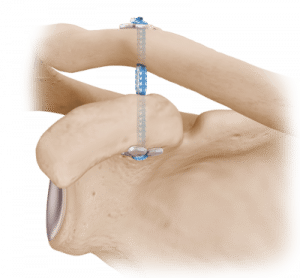
Schultereckgelenkssprengung (ACG-Luxation)
Die Ursache einer Schultereckgelenkssprengung ist meist ein Sturz direkt auf die Schulter. Durch die Stauchung kommt es zur Zerreißung der Bänder, die das Schultereckgelenk normalerweise stabilisieren. Je nach Grad der Instabilität ist eine operative Stabilisierung anzuraten.
Eine leichte Instabilität kann konservativ behandelt werden. Eine gröbere Instabilität mit Klaviertastenphänomen oder horizontaler Verschieblichkeit des Schlüsselbeins kann z.B. minimalinvasiv mittels interner Faden/Button-Schienung zur Ausheilung gebracht werden.
Unser leitender Oberarzt PD Dr. Schagemann im Interview auf Radio Kiepenkerl zum Thema Kniegelenksverletzungen und Knorpel:
PDF: AGA-Komitee Knorpel und Meniskus: Themenheft “Therapie von Knorpelschäden”
Pressemitteilung zum Tag der Arthroskopie
Knorpeldefekte
Christophorus Live Chat Gesundheit – Knieprobleme Was tun bei Knorpelschäden
Die Klinik für Orthopädie und Unfallchirurgie besitzt eine ausgewiesene Expertise in der Behandlung von Knorpeldefekten und bietet Ihnen eine Spezialsprechstunde.
Warum ist das ein Problem?
Geschädigter Gelenkknorpel heilt nicht von allein. Unbehandelt kommt es zu Schmerzen, und es besteht ein hohes Risiko für einen frühzeitigen Verschleiß (Arthrose). Hieraus ergibt sich die Notwendigkeit zur rechtzeitigen Behandlung, bevor es zu ausgedehnten Schädigungen kommt.
Kann man Knorpel wiederherstellen?
Spritzen oder Tabletten können den Knorpel nicht heilen. Daher ist es Ziel der regenerativen Medizin, defekten Gelenkknorpel biologisch zu ersetzen und auf diese Weise Funktion und Form des Gelenkes wiederherzustellen.
Oberflächliche Auffaserungen (Grad I – II) können konservativ behandelt werden. Allerdings sollte geklärt werden, warum es zu diesen Auffaserungen gekommen ist.
Zur Behandlung kleiner Knorpeldefekte, die bis auf den Boden des Knochens reichen (Grad III – IV), ist die sogenannte Mikrofrakturierung geeignet. Hierbei wird arthroskopisch (in Schlüssellochtechnik) der knöchernen Markraum punktuell eröffnet, was zur Einschwemmung körpereigener Stammzellen aus dem Knochenmark und innerhalb einiger Wochen zur Ausbildung eines Ersatzknorpels kommt.
Eine geeignete Technik zur Behandlung großer Defekte (Grad III – IV) ist die sogenannte autologe matrixinduzierte Chondrogenese (AMIC). Dabei wird zunächst eine Mikrofrakturierung durchgeführt und der Defekt anschließend mit einer Kollagenmatrix (Chondro-Gide) gedeckt. Die Matrix immobilisiert die eingeschwemmten Knochenmarkstammzellen und regt sie zur Ausbildung eines Ersatzknorpels an.
Für größere Defekte bietet auch die autologe Chondrozyten Transplantation gute Ergebnisse. Wir verwenden ein System, mit dem in einer Operation Knorpelgewebe gesammelt und sofort wieder in den Defekt reimplantiert werden kann.
Im Kindes und Jugendalter gibt es zudem die Gelenkmauserkrankung (Osteochondrosis dissecans).
Bei Defekten, die nicht nur den Knorpel, sondern auch den darunter liegenden Knochen betreffen, z.B. bei einer Osteochondritis dissecans oder einer Knochennekrose, unterfüttern wir entweder die AMIC mit körpereigenem Knochen oder transplantieren sog. osteochondrale Zylinder.
Und was für Grenzfälle?
Metallische Mini-Implantate sind geeignet, um umschriebene Defekte zu ersetzen, die nicht mehr biologisch wiederhergestellt werden können. Dies ist für das Hauptgelenk möglich, aber auch für den Bereich zwischen Kniescheibe und Oberschenkel (patellofemoral).

Meniskusschäden
Die Menisken sind wichtig für Funktion und Stabilität. Im Rahmen eines Traumas oder auf dem Boden degenerativer Veränderungen kann es zum Einreißen kommen.
Wie macht sich eine Schädigung bemerkbar?
Schmerzen bei Drehbewegungen, Schwellungen oder Blockierungsphänomene sind typisch. Die Diagnose wird mittels MRT gesichert, was auch eine Beurteilung von Verletzungen im Bereich der Meniskuswurzel oder sog. Rampe erlaubt.
Wie wird behandelt?
Degenerative Risse können u. U. konservativ behandelt oder sparsam reseziert werden. Korbhenkelrisse, Wurzel- und Rampenläsionen sollten hingegen arthroskopisch genäht oder refixiert werden; der Meniskus muss soweit möglich erhalten werden!
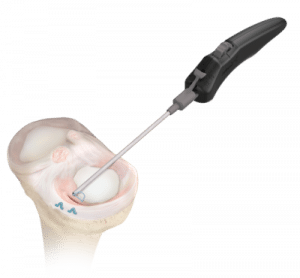
Kann man Meniskus transplantieren?
Ist der Meniskus stark geschädigt, oder sollte es nach einer Teilresektion erneut zu Beschwerden kommen, so kann verloren gegangenes Meniskusgewebe durch einen Kunstmeniskus ersetzt werden.
Kreuzbandruptur
Das vordere Kreuzband ist neben dem hinteren Kreuzband sowie den Seitenbändern und Menisken einer der wichtigsten Stabilisatoren des Kniegelenkes. Die vordere Kreuzbandruptur ist eine der häufigsten Verletzungen des Kniegelenkes. Sind zusätzlich noch Innenband und Innenmeniskus betroffen, so spricht man von einer sogenannten unhappy-triad.
Worunter leidet der Patient?
Der Patient empfindet eine Instabilität und kann spontan wegknicken (giving-way). Klinisch findet sich ein Schubladenphänomen. Komplettiert wird die Diagnostik durch ein MRT, die auch eine Beurteilung der übrigen Band- und Kniebinnenstrukturen zulässt.
Welche Therapieoptionen gibt es?
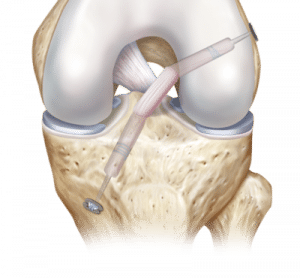
Ist das Knie im Alltag völlig stabil und das Aktivitätslevel gering, kann u. U. eine konservative Therapie erfolgen. Bei hohem Anspruch an Belastbarkeit und Funktion wird die OP empfohlen. Je nach Art der Ruptur können die Kreuzbänder genäht oder ersetzt (Kreuzbandplastik) werden. In seltenen Fällen muss auch das ALL (Lemaire OP) oder die posterolaterale Ecke (Larson OP) mit stabilisiert werden.
Kniescheiben (Patella) Luxation und Instabilität
Die Klinik für Orthopädie und Unfallchirurgie besitzt eine ausgewiesene Expertise in der Behandlung der patellofemoralen Instabilität und bietet Ihnen eine Spezialsprechstunde.
Wie kommt es zu einer Luxation?
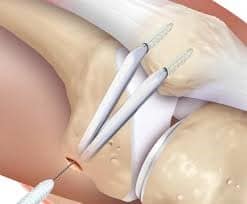
Traumatische Verrenkungen der Kniescheibe sind selten. Häufiger ist eine (habituelle) Instabilität multifaktoriell bedingt durch defekte Bänder, ein zu flaches Gleitlager (Dysplasie) oder Achs- und Rotationsfehler.
Wie kann man die Kniescheibe stabilisieren?
Einer der wichtigsten Stabilisatoren der Kniescheibe ist das mediale patellofemorale Ligament (MPFL). Im Falle einer einfachen Instabilität kann das MPFL durch eine körpereigene Sehne ersetzt werden.

In seltenen Fällen ist eine knöcherne Korrektur des Gleitlagers (Trochleaplastik) erforderlich, oder eine Korrektur der Beinachse. In NRW sind wir eine der wenigen Kliniken, die diese Operationen regelhaft durchführen.
Vorderer Knieschmerz
Früher als Aufweichung des Knorpelbelages hinter der Kniescheibe interpretiert, ist der vordere Knieschmerz oder das patellofemorale Schmerzsyndrom (PFSS) eher multifaktoriell durch Achs- oder Rotationsfehler, muskuläre Dysbalancen, Fußfehlstellungen oder eine Instabilität der Kniescheibe bedingt.
Welche Therapieoptionen gibt es?
Vor einem unkritischen operativen Vorgehen ist zu warnen. Vielmehr sind die Gründe für den Schmerz in der klinischen Untersuchung und mittels Bildgebung zu identifizieren. Einlagenversorgung, Dehnungs- und Kräftigungsübungen können zu einer Besserung führen. Bei strukturellen Ursachen können Achs- oder Rotationskorrekturen oder die Stabilisierung der Kniescheibe notwendig werden. Bei einer angeborenen Fehlbildung der Laufrinne der Kniescheibe bieten wir als eine der wenigen Kliniken in der Region die sog. Trochleaplastik an.
Impingement-Syndrom der Hüfte
Impingement bedeutet Einklemmen oder Zusammenstoßen. Zwei unterschiedliche Arten von Impingement werden unterschieden:
Beim Pincer-Impingement (engl. für Kneifzange) findet sich eine vergrößerte Überdachung des Hüftkopfes, sodass der Hüftkopf bzw. das Hüftgelenk weniger Bewegungsfreiheit hat.
Bei dem häufigeren CAM-Impingement (engl. für Nockenwelle) fehlt dem Schenkelhals die typische Taillierung; vielmehr findet sich an dieser Stelle ein knöcherner Huckel (bump).
Welche Beschwerden macht ein Impingement?
Typischerweise kommt es bei oder nach längerem Sitzen oder bei Beugung, Innenrotation und Ab- oder Anspreizen des Beines zu einem schmerzhaften Kontakt zwischen Schenkelhals und knorpeliger Lippe (Labrum) am Beckenknochen. Als Folge kann es langfristig auch zu einer Schädigung der knorpeligen Lippe (Labrum) kommen.
Wie kommt es zu einem CAM-Impingement?
Als mögliche Ursache werden ein unentdecktes Hüftkopfabrutschen im Kindesalter (Epiphyseolysis capitis femoris) oder Anlagestörungen diskutiert.
Wie wird ein Impingement festgestellt?
Bei entsprechender Symptomatik kann die Diagnose mittels Röntgen und spezieller MRT Aufnahme gesichert werden.
Welche Therapieoptionen gibt es?
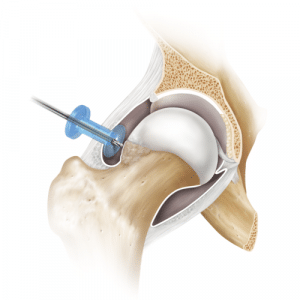
An erster Stelle steht die konservative, krankengymnastische Therapie. Bei Beschwerdepersistenz kann die Taillierung des Schenkelhalses minimalinvasiv wiederhergestellt werden, indem der knöcherne Huckel arthroskopisch abgetragen wird.
Labrumläsionen
Das Labrum ist eine knorpelige Lippe am Pfannenrand, welche den Hüftkopf umfasst und den Gelenkspalt versiegelt. Das Labrum kann unfallbedingt oder als Folge eines Impingements Schaden nehmen oder einreißen.
Welche Beschwerden macht ein Labrumriss?
Die Patienten beklagen typischerweise einen einstechenden Schmerz in der Leiste in gebeugter oder angespreizter Position.
Welche Therapieoptionen gibt es?
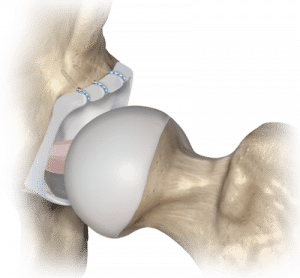
Je nach Art der Schädigung kann das Labrum mithilfe von Fadenankern am Pfannenrand refixiert (genäht) werden, oder es muss teilweise entfernt werden.
Hüftkopfnekrose
Durch eine lokale Durchblutungsstörung kommt es zum Absterben eines Teils des Hüftkopfes und schlussendlich zum Einbruch der Gelenkfläche und zur Arthrose. Bekannte Ursachen für eine Hüftkopfnekrose sind u.a. Diabetes, regelm. Alkoholkonsum, Nikotinabusus, Cortison- und Chemotherapie, und die seltene Sichelzellanämie.
Wie stellt man eine solche Erkrankung fest?
Wenn im Röntgenbild Veränderungen zu sehen sind, handelt es sich meistens bereits um ein fortgeschrittenes Stadium. Im MRT können Frühstadien erkannt werden.
Welche Therapiemaßnahmen kommen infrage?
Die Therapie ist abhängig vom Stadium. Im Frühstadium können Entlastung, hochdosiert Vitamin D oder eine sog. Anbohrung, Spongiosaplastik oder Umstellungsosteotomie helfen, den Hüftkopf zu erhalten. Bei einer Zerstörung des Gelenkes ist ein künstliches Hüftgelenk erforderlich.
Hüftgelenksdysplasie
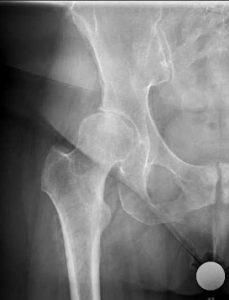
Trotz Ultraschallscreening im Säuglingsalter kommt es selten noch zu einer nicht optimal ausgeformten Hüftgelenkspfanne. Ein Missverhältnis zwischen Hüftkopf und Pfanne führt im Laufe des Lebens zu einer ungleichmäßigen Druck- und Lastverteilung im Hüftgelenk, was wiederum zu einem vorzeitigen Verschleiß (Arthrose) führt.
Welche Beschwerden verursacht eine Hüftdysplasie?
Typisch sind Schmerzen in der Leiste bis zum Knie ziehend bei oder nach Belastung.
Welche Therapiemöglichkeiten gibt es?
Die Prävention im Säuglingsalter steht an erster Stelle. Ist die Dysplasie jedoch manifest, stehen unterschiedliche operative Verfahren zur Wiederherstellung einer anatomischen Überdachung (PAO) zur Verfügung, um die Ausbildung einer Arthrose zu vermeiden. Ist das Gelenk bereits verschlissen, kann der endoprothetische Gelenkersatz notwendig werden.
Unter Deformität versteht man eine Fehlbildung wie z.B. eine Achsabweichung (O- oder X-Bein) oder einen Rotationsfehler von Oberschenkel zu Unterschenkel. Die Klinik für Orthopädie und Unfallchirurgie besitzt eine ausgewiesene Expertise in der Behandlung von Deformitäten und bietet Ihnen eine Spezialsprechstunde
Achsabweichungen
Achsabweichungen führen im Bereich des Kniegelenkes zu einer unphysiologischen Lastenverteilung. Die Folgen sind Schmerzen und ein frühzeitiger Verschleiß. Daher sollte bei deutlichen Achsabweichungen und typischen Beschwerden die Korrektur der Achsfehlstellung vor dem Einsetzen degenerativer Veränderungen erfolgen.
Wie wird eine Achsfehlstellung festgestellt?
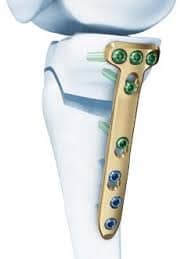
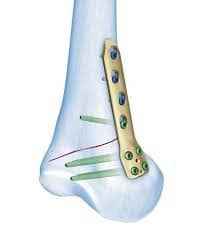
Anhand einer Ganzbeinstand-Röntgenaufnahme kann festgestellt werden, in welchem Bereich des Kniegelenkes die Fehlstellung besteht.
Welche Therapieoptionen gibt es?
Durch ein kontrolliertes Auf- oder Zuklappen des Osteotomiespaltes kann eine Korrektur der Achse und eine Wiederherstellung der physiologischen Lastverteilung erzielt werden.
Rotationsfehler
Rotationsfehler führen nicht nur zu einem einwärts schielenden Gangbild, sondern oftmals auch zu dem sogenannten vorderen Knieschmerz oder einer Instabilität der Kniescheibe.
Wie wird ein Rotationsfehler festgestellt?
Mittels Rotations-CT oder –MRT wird geprüft, wo der Rotationsfehler liegt, und wie stark er ausgeprägt ist.
Welche Therapieoptionen gibt es?
An erster Stelle steht die konservative, krankengymnastische Therapie. Sollten Beschwerden fortbestehen, so kann durch eine sogenannte Derotationsosteotomie die physiologische Stellung von Ober- zu Unterschenkel wiederhergestellt werden.
Deformitäten bei Kindern und Jugendlichen
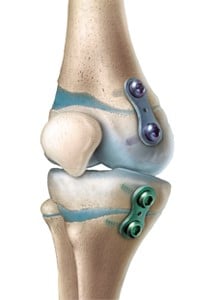
Bei Kindern und Jugendlichen in der Wachstumsphase besteht bei höhergradigen Achsdeformitäten oder Beinlängendifferenzen die Möglichkeit einer Wachstumslenkung mittels temporärer Blockierung einzelner Wachstumsfugen. Auf diese Weise wird die Deformität nicht nur schonend korrigiert, sondern eine spätere größere Operation vermieden.
Beinlängendifferenz
Beinverkürzungen können unfallbedingt, angeboren oder Folge eines Minderwuchses sein. Ein proportionaler Minderwuchs kann genauso einen Leidensdruck verursachen wie eine einseitige Beinverkürzung ein hinkendes Gangbild, einen frühzeitig einsetzenden Verschleiß oder Rückenschmerzen.
Welche Therapieoptionen gibt es?
Geringfügige Differenzen müssen gar nicht therapiert oder allenfalls mit Einlagen versorgt werden. Bei entsprechenden Beschwerden werden Lokalisation und Ausprägung der Verkürzung präzise diagnostiziert und korrigiert, indem ein sogenannter Marknagel in den Ober- und/oder Unterschenkelknochen eingesetzt wird, über den der Knochen Stück für Stück magnetgetrieben verlängert wird. Das Bein ist während dieser Verlängerungsphase voll belastbar. Nach Erreichen der gewünschten Korrektur und Verheilen des Knochens wird der Nagel wieder entfernt.
Unser fußchirurgisches Leistungsspektrum umfasst das gesamte Spektrum der Vor-, Mittel- und Rückfußchirurgie, sowie die Behandlung von Knorpelschäden, Bänderrissen bis hin zum endoprothetischen Gelenkersatz und der Versteifung (Arthrodese). Alle fußchirurgischen Operationen werden in unserem Haus von einer zertifizierten Fußchirurgin (DFFC, BDC) durchgeführt.
Hallux valgus
Als Hallux valgus wird eine Abweichung der Großzehe (lat.: Hallux) nach außen bezeichnet.
Wie kommt es zu einem Hallux valgus?
Ursache ist meist eine Abweichung des ersten Mittelfußknochens nach innen, häufig beim ausgeprägten Spreiz-Senk-Fuß zu finden. Diese Abweichungen führen oft zu einem schmerzhaften Ballen auf der Innenseite und im späteren Verlauf auch zu Fehlstellungen der Kleinzehen.
Welche Behandlungsmöglichkeiten gibt es?
Der Hallux valgus kann abhängig von der Ausprägung konservativ (Gymnastik, Tragen von Bandagen, Einlagen) oder operativ behandelt werden.
Operativ ist i.d.R. eine Umstellung des ersten Mittelfußknochens erforderlich. Welches Verfahren hier zur Anwendung kommt (distale, proximale Osteotomien oder evtl. auch die korrigierende Versteifung des ersten Mittelfußgelenkes (Lapidus-Arthrodese) hängt vom Ausmaß der Fehlstellung ab und wird individuell entschieden. Ergänzt wird die knöcherne Korrektur durch unterschiedliche Weichteileingriffe.
Hallux limitus und Hallux rigidus
Liegt ein Verschleiß des Großzehengrundgelenkes vor, handelt es sich je nach Ausprägung um einen Hallux limitus oder rigidus. Die Beweglichkeit des Gelenkes ist schmerhaft eingeschränkt bis aufgehoben.
Wie kann man behandeln?
Abhängig vom Schweregrad der Arthrose und den Wünschen des Patienten können im Anfangsstadium konservative Maßnahmen wie Abrollsohlen/-schuhe helfen. Operativ sind gelenkerhaltende Eingriffe wie eine Cheilektomie (Abtragen von Knochenleisten) und bei fortgeschrittenem Verschleiß eine Versteifung (Arthrodese) des Gelenkes möglich. Trotz einer Versteifung ist ein normales Gehen möglich.
Hammer- und Krallenzehen
Liegen starke Krümmungen der Kleinzehen vor spricht man von Hammer- oder Krallenzehen abhängig davon welches Zehenzwischengelenk betroffen ist. Die Gelenke können noch flexibel oder in der Fehlstellung bereits eingesteift sein.
Wie kommt es zu dieser Fehlstellung?
Ursache sind meist Senk-Spreiz-Füsse häufig mit einem Hallux valgus. Die Balance zwischen den kleinen und großen Fußmuskeln ist gestört und es kommt zu einer zunehmenden Verlagerung der Zehe Richtung Fußrücken. Dann sprechen wir von Klauenzehen. Überlastungsschmerzen der Mittelfußköpfchen (Metatarsalgie) gehören ebenfalls zu den Folgen der Senk-Spreiz-Füße. Sowohl sohlenseitig als auch über den Zehengelenken können sich schmerzhafte „Hühneraugen“ (Hyperkeratosen) bilden.
Was kann man tun?
Es kommen knöcherne Umstellungseingriffe, Gelenkversteifungen und Weichteileingriffe wie z.B. Sehnenverlagerungen zur Anwendung.
Achillessehnenriss
Wie kommt es zu einem Riss?
Zu einem Riss der Achillessehne kann es z.B. beim Sport bei abrupten Abstoß-/ Absprungbewegung oder bei einer Abstoppbewegung kommen. Oft ist die Achillessehnenregion nur mäßig geschwollen und schmerzhaft. Die Kraft beim Stehen und Gehen fehlt jedoch.
Wann muss man eine Achillessehnenruptur operieren?
Wenn bei der klinischen Untersuchung oder im Ultraschall eine deutliche Lücke zwischen den Sehnenenden klafft, ist bei sportlich aktiven Patienten eine Operation empfehlenswert. In der Regel kann die Achillessehne minimalinvasiv, d.h. mit kleinen Schnitten über der Achillessehne, wieder vernäht werden.
Sprunggelenksinstabilität
Wie kommt es zu einer Instabilität?
Das beim Sport am häufigsten verletzte Gelenk ist das Sprunggelenk. Meist kommt es durch ein Umknicktrauma zu einer Verletzung des Außenbandapparates. Aber auch eine Fußfehlstellung (z.B. ein Ballenhohlfuß) kann zu einer chronischen Instabilität führen.
Welche Therapieoptionen gibt es?
Bei den meisten akuten Distorsionen wird konservativ mittels PECH Regel therapiert. Wichtig ist, dass knöcherne oder Verletzungen des Knorpels ausgeschlossen werden, bevor die funktionelle Behandlung in einer Orthese erfolgt.
Handelt es sich um eine chronische Instabilität, kann je nach Ausmaß der Instabilität eine operative Stabilisierung oder Bandplastik erforderlich sein.
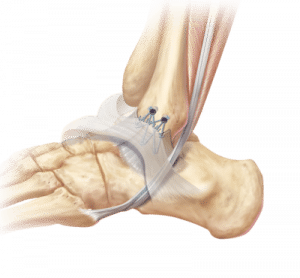
Knorpeldefekte
Christophorus Live Chat Gesundheit – Knieprobleme Was tun bei Knorpelschäden
Die Klinik für Orthopädie und Unfallchirurgie besitzt eine ausgewiesene Expertise in der Behandlung von Knorpeldefekten und bietet Ihnen eine Spezialsprechstunde.
Warum ist das ein Problem?
Geschädigter Gelenkknorpel heilt nicht von allein. Unbehandelt kommt es zu Schmerzen, und es besteht ein hohes Risiko für einen frühzeitigen Verschleiß (Arthrose). Hieraus ergibt sich die Notwendigkeit zur rechtzeitigen Behandlung, bevor es zu ausgedehnten Schädigungen kommt.
Kann man Knorpel wiederherstellen?

Spritzen oder Tabletten können den Knorpel nicht heilen. Daher ist es Ziel der regenerativen Medizin, defekten Gelenkknorpel biologisch zu ersetzen und auf diese Weise Funktion und Form des Gelenkes wiederherzustellen.
Oberflächliche Auffaserungen (Grad I – II) können konservativ behandelt werden. Allerdings sollte geklärt werden, warum es zu diesen Auffaserungen gekommen ist.
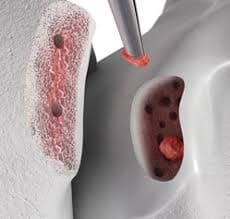
Zur Behandlung kleiner Knorpeldefekte, die bis auf den Boden des Knochens reichen (Grad III – IV), ist die sogenannte Mikrofrakturierung geeignet. Hierbei wird arthroskopisch (in Schlüssellochtechnik) der knöchernen Markraum punktuell eröffnet, was zur Einschwemmung körpereigener Stammzellen aus dem Knochenmark und innerhalb einiger Wochen zur Ausbildung eines Ersatzknorpels kommt.
Eine geeignete Technik zur Behandlung großer Defekte (Grad III – IV) ist die sogenannte autologe matrixinduzierte Chondrogenese (AMIC). Dabei wird zunächst eine Mikrofrakturierung durchgeführt und der Defekt anschließend mit einer Kollagenmatrix (Chondro-Gide) gedeckt. Die Matrix immobilisiert die eingeschwemmten Knochenmarkstammzellen und regt sie zur Ausbildung eines Ersatzknorpels an.
Für größere Defekte bietet auch die autologe Chondrozyten Transplantation gute Ergebnisse. Wir verwenden ein System, mit dem in einer Operation Knorpelgewebe gesammelt und sofort wieder in den Defekt reimplantiert werden kann.
Im Kindes und Jugendalter gibt es zudem die Gelenkmauserkrankung (Osteochondrosis dissecans).
Bei Defekten, die nicht nur den Knorpel, sondern auch den darunter liegenden Knochen betreffen, z.B. bei einer Osteochondritis dissecans oder einer Knochennekrose, unterfüttern wir entweder die AMIC mit körpereigenem Knochen oder transplantieren sog. osteochondrale Zylinder.
Und was für Grenzfälle?
Metallische Mini-Implantate sind geeignet, um umschriebene Defekte zu ersetzen, die nicht mehr biologisch wiederhergestellt werden können. Dies ist für das Hauptgelenk möglich, aber auch für den Bereich zwischen Kniescheibe und Oberschenkel (patellofemoral).
Sprunggelenksarthrose
Wie kommt es zur Arthrose?
Als Ursache kommen Unfälle, Frakturen, Knorpelschäden oder eine chronische Instabilität des oberen Sprunggelenkes in Frage.
Wie zeigt sich der Verschleiß?
Arthrose kann stumm sein, aber auch Schmerzen, Schwellneigung und Bewegungseinschränkungen verursachen.
Welche Therapieoptionen gibt es?
Vorrangiges Ziel ist die Prävention, also die Rekonstruktion von Knorpelschäden oder die Stabilisierung des Bandapparates. Ist der Verschleiß fortgeschritten, kann konservativ, symptomatisch auch mit orthopädischen Hilfsmitteln therapiert werden. Bei entsprechenden Beschwerden besteht später auch die Möglichkeit, ein künstliches Gelenk einzusetzen oder aber das betroffene Gelenk zu versteifen.
Fersensporn
Was ist ein Fersensporn?
Ein Fersensporn ist eine knöcherne Ausziehung fußsohlenseitig am Fersenbein.
Wieso schmerzt ein Fersensporn so?
Der Fersensporn selbst verursacht keine Beschwerden, er ist vielmehr Zeichen oder Folge der eigentlichen Pathologie, einer Entzündung oder Reizung desjenigen Faserzuges (Plantarfasciitis), der das Gewölbe des Fußes aufspannt. Somit kommt es bei jedem Schritt zur Spannung der Strukturen und dem klassischen punktuellen Schmerz.
Was kann man tun?
Der Fersensporn ist die Domäne der konservativen Therapie, obgleich langwierig und mit einer hohen Rezidivgefahr vergesellschaftet. Operative Maßnahmen sind nicht erfolgversprechend.
Achillodynie
Die Achillodynie gehört zur Gruppe der Insertionstendinopathien, also zu einem Reizzustand des Ansatzes der Achillessehne am Fersenbein.
Wie kommt es zu diesem Syndrom?
Als Ursache kommt eine Überbelastung aber auch Arthrose im Sprunggelenk Fußfehlstellung oder knöcherne Sporne am Fersenbein in Frage.
Welche Therapieoptionen gibt es?
Es gibt eine Vielzahl von konservativen Maßnahmen wie Eisanwendungen, Dehnübungen, Absatzerhöhung, Bandagen, Einlagenversorgung, entzündungshemmende Medikamente oder Salben, oder Ultraschall. Kortisoninjektionen sind umstritten. Nach Ausschöpfen der konservativen Maßnahmen kann eine operative Entfernung des entzündlichen Gewebes erfolgen.
Impingement
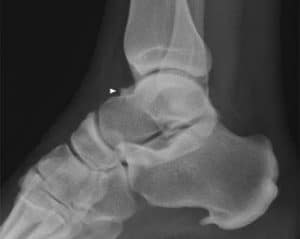
Impingement bedeutet Einklemmen oder Zusammenstoßen. Beim Impingement des oberen Sprunggelenkes stoßen knöcherne Anbauten im Bereich des Sprungbeins und/oder der Vorderkante des Schienenbeins zusammen.
Welche Beschwerden macht ein Impingement?
Typischerweise kommt es bei forcierter oder endgradiger Hebung des Fußes zu einem einschießenden Schmerz im vorderen Bereich des oberen Sprunggelenkes.
Wie wird ein Impingement festgestellt?
Bei entsprechender Symptomatik kann die Diagnose mittels Röntgen und spezieller MRT Aufnahme gesichert werden.
Welche Therapieoptionen gibt es?
An erster Stelle steht die konservative, krankengymnastische Therapie. Bei Beschwerdepersistenz kann der störende Knochensporn arthroskopisch abgetragen werden.
Kinderorthopädie
Die Kinderorthopädie ist ein Spezialgebiet der Orthopädie. Unsere Patienten leiden an angeborenen und erworbenen Erkrankungen, sowie Fehlbildungen des Stütz- und Bewegungsapparats. Ziel ist es behindernde Faktoren zu beseitigen um ein gesundes Wachstum zu ermöglichen und spätere Haltungs- und Bewegungsstörungen zu vermeiden. Dies kann nach ausnutzen konservativer Therapien (Einlagen, Orthesen, Physiotherapie, Botox etc.) zum Erwägen einer operativen Maßnahme führen.
Unsere Kinderorthopädie ist hoch spezialisiert, deckt ein sehr breites Spektrum ab und arbeitet mit schonenden minimalinvasiven Operations-Techniken.
Welche Erkrankungen werden von uns behandelt?
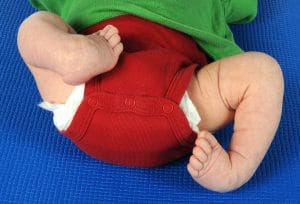
Abbildung 1: Säugling mit idiopathischen Klumpfüßen.

Abbildung 2: Mitchel-Schienen-Versorgung bei einem Kleinkind mit idiopathischen Klumpfüßen.
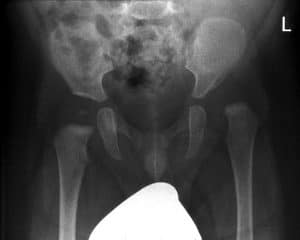

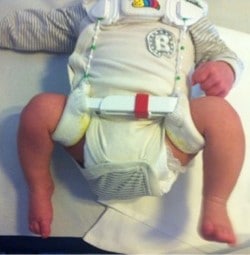
Abbildung 3: Tübinger-Schienen-Versorgung bei Hüftdyplasie/Hüftreifeverzögerung beim Säugling und Röntgenbild einer Hüftluxation links.
Unfälle am Arbeitsplatz, im Straßenverkehr, im privaten Bereich zu Hause oder beim Sport führen bisweilen zu ungeahnten körperlichen Schäden und stellen für den Betroffenen und seine Angehörigen eine akute Veränderung ihrer Lebenssituation dar.
Um eine rasche Wiedereingliederung im täglichen Leben zu Hause und am Arbeitsplatz oder auch eine Wiedererlangung der Sportfähigkeit zu gewährleisten, stehen für das Team der Unfallchirurgie die Behandlungsziele “Wiederherstellung einer vollen Gebrauchsfähigkeit der verletzten Gliedmaße mit kleinstem Risiko in kürzester Zeit” im Vordergrund.
Um diesen Zielen gerecht zu werden, stehen für Patienten mit Knochenbrüchen eine große Zahl technisch anspruchsvoller Implantate zur Stabilisierung bereit. Dabei ist die Klinik bestrebt, das Operationstrauma durch eine minimal-invasive Versorgung mit biologischen Verfahren, z. B. Marknagelung, so gering wie möglich zu halten.
Dies gilt auch für die Chirurgie der großen Gelenke (Hüfte, Schulter, Knie), bei der in erster Linie arthroskopische Verfahren (Gelenkspiegelung) eingesetzt werden. Außerdem wird das so genannte “AO-Verfahren” (AO = Internationale Arbeitsgemeinschaft für Osteosynthesefragen) angewandt, bei dem Gelenkbrüche durch winkelstabile Implantate rekonstruiert werden können.
Die Klinik für Orthopädie und Unfallchirurgie betreut das gesamte Spektrum der Sporttraumatologie und arthroskopischen Chirurgie. Unsere Spezialsprechstunden für Schulter-, Knie-, Hüft- und Sprunggelenksverletzungen wurden konzipiert, um Ihnen ein Höchstmaß an Qualifikation und Expertise zu bieten.
Die Klinik bietet Spezialsprechstunden für Kinder und Erwachsene an.
Patienten mit frischen Verletzungen und akuten Erkrankungen können die Sprechstunden auch ohne Termin nutzen. Die Notfallambulanz ist rund um die Uhr besetzt. Von 8:00 Uhr bis 16:00 Uhr ist werktäglich die Sprechstunde.
Telefon: 02541 89-12010
Fax: 02541 89-13511
E-Mail: chirurgische.ambulanz.coesfeld@christophorus-kliniken.de
Telefon: 02541 89-11099
Fax: 02541 89-13502
E-Mail: ck2@christophorus-kliniken.de
Telefon: 02541 89-12002
Fax: 02541 89-13502
E-Mail: ck2@christophorus-kliniken.de
Die Klinik für Orthopädie und Unfallchirurgie ist zugelassen für die berufsgenossenschaftlichen Heilverfahren, D-Arzt-Verfahren und das Verletztenartenverfahren (VAV).
Eine Vorstellung und Behandlung verunfallter Patienten ist 24/7 möglich. Jugendliche Patient:innen werden in Kooperation mit der Klinik für Kinder- und Jugendmedizin versorgt. Die interdisziplinäre Zusammenarbeit aller Fachabteilungen inkl. der Intensivstation ermöglicht auch die Behandlung schwerstverletzter Patienten. Ein unverzüglicher Patiententransport ist u.a. durch den Hubschrauberlandeplatz gewährleistet.
Externe Kooperationen bestehen mit der Klinik für Unfallchirurgie und der Klinik für Mund-, Kiefer- und Gesichtschirurgie der Universitätsklinik Münster (UKM) sowie mit der Abteilung für Neurochirurgie im Clemenshospital Münster.
Im Ambulanten OP-Zentrum führen wir ambulante Operationen des unfallchirurgischen und orthopädischen Spektrums durch. Hierzu gehören Metallentfernungen, kleinere Frakturversorgungen, Gelenkspiegelungen (Arthroskopien) und Weichteileingriffe. In der Sprechstunde werden sie im Vorfeld der OP über die Operation und die Narkose aufgeklärt. Hier erfahren sie auch detailliert die Abläufe am OP-Tag.
Durch die Verwendung schonender, modernen Narkoseverfahren können sie schon ca. zwei Stunden nach dem Eingriff das Ambulante OP-Zentrum schmerzfrei verlassen. So sind sie früh nach dem Eingriff wieder in ihrer gewohnten häuslichen Umgebung.
Gemeinsam mit der Klinik für Chirurgie ist die Klinik für die Weiterbildung im Common Trunk zugelassen.
Für die Weiterbildung zum Facharzt für Orthopädie und Unfallchirurgie besteht im Verbund mit der Abteilung für Technische Orthopädie und Neuroorthopädie eine Weiterbildungsberechtigung für 36 Monate.
Eine Weiterbildungsermächtigung für die Weiterbildung zum Schwerpunkt Unfallchirurgie und die Zusatzbezeichnung Spezielle Unfallchirurgie liegt für 24 Monate vor.
Ferner besteht die Ermächtigung für die Zusatzweiterbildung zur Physikalischen Therapie und Balneologie von 12 Monaten.
Gemeinsam mit der Klinik für Chirurgie ist die Klinik für die Weiterbildung zum Facharzt für Chirurgie für 5 Jahre zugelassen.
Das Endoprothetikzentrum in den Christophorus Kliniken Coesfeld wurde gegründet, um ein Höchstmaß an Qualität bezüglich Diagnostik, Therapie und Nachsorge zu gewährleisten.
Wir sind zertifiziert nach EndoCert®

Wir bieten Ihnen eine individuelle Beratung und leitliniengerechte Behandlung durch unser hoch spezialisiertes Ärzteteam mit langjähriger Erfahrung auf dem Gebiet der Endoprothetik (künstlicher Gelenkersatz) aller großer Gelenke.
Das gesamte Spektrum des endoprothetischen Gelenkersatzes wird unter dem besonderen Schwerpunkt der gewebeschonenden, minimalinvasiven Implantationstechniken abgebildet, wobei moderne, knochensparende, teils patientenindividualisierte Implantate Verwendung finden.
Ferner besteht eine erstklassige Betreuung durch fachkundiges, engagiertes Personal im Operationssaal und auf den Stationen. Ihre Behandlung erfolgt auf dem Boden neuester wissenschaftlicher Erkenntnisse. Die Vernetzung mit dem Deutschen Endoprothesenregister (EPRD) ermöglicht ein Höchstmaß an Qualität und Innovation. Interdisziplinäre Konferenzen und Anbindungen an die Physiotherapie sowie Intensivstationen ermöglichen auch die Behandlung komplexer Fälle.
Ihrer Gesundheit und Genesung fühlen wir uns verpflichtet.
In unserem ATZ behandeln wir Verletzungen älterer Patienten und deren Folgen. Gerade im Hinblick auf den steigenden Anteil älterer Mitbürger zeigt sich, dass die Behandlung und Versorgung von älteren Patienten in den kommenden Jahren einen immer größeren Stellenwert einnehmen wird. Das Risiko zu stürzen ist multifaktoriell. Hinzu zum demographischen Wandel kommt ein höheres Aktivitätslevel bis ins hohe Alter, sodass unser ärztliches Handeln auf eine steigende Anzahl von unfallbedingten Verletzungen und deren Behandlung und auf das Alter des Patienten angepasst ist.
Ziel der Alterstraumatologie ist es, den spezifischen Bedürfnissen älterer verunfallter Patienten gerecht zu werden, indem geriatrische und unfallchirurgische Fachkompetenz zusammenfließen. Komplikationen und Risiken können so frühestmöglich und sogar präventiv erkannt und behandelt werden, und Integration und Teilhabe erzielt werden.
Die Klinik für Orthopädie und Unfallchirurgie ist dem Trauma Netzwerk Nordwest, dem größten Traumanetzwerk Deutschlands angeschlossen. Wir sind als lokales Traumazentrum zertifiziert. Die Versorgung von verunfallten und schwerstverletzten Patienten ist an 365 Tagen 24/7 in unserer zentralen Notaufnahme gewährleistet.
Die Klinik für Orthopädie und Unfallchirurgie bietet eine allumfassende Versorgung von Unfallpatienten, von einfachen Verletzungen bis hin zu komplizierten Mehrfachverletzungen und Korrekturoperationen. In diesen Leistungszentren werden modernste Technologien umgesetzt
In der unfallchirurgisch/orthopädischen Ambulanz in Coesfeld werden Unfälle jeglicher Art, als auch chronische Erkrankungen des Bewegungsapparates behandelt.
Von Seiten der Berufsgenossenschaften sind die Christophorus Kliniken zur Behandlung von Arbeitsunfällen einschließlich des Verletztenartenverfahrens zugelassen. Unter dem Dach der Deutschen Gesellschaft für Unfallchirurgie nimmt die Klinik für Orthopädie und Unfallchirurgie an der Versorgung Schwerverletzter teil und ist als Lokales Traumazentrum zertifiziert. Bei Bedarf steht ein multidisziplinäres Trauma Team jederzeit zur kompetenten medizinischen Versorgung des Verunfallten zur Verfügung.
Des Weiteren finden in der unfallchirurgisch/orthopädischen Ambulanz täglich Sprechstunden nach vorheriger telefonischer Terminabsprache statt. Für die Vorstellung in der Sprechstunde ist eine Einweisung durch den Hausarzt oder eine Überweisung durch einen Orthopäden oder Unfallchirurgen erforderlich.
Unfallchirurgische Ambulanz am Kliniken-Standort Coesfeld
Telefon: 02541 89-12010
Fax: 02541 89-13511
E-Mail: ck2@christophorus-kliniken.de
In der unfallchirurgisch/orthopädischen Ambulanz in Dülmen werden Unfälle jeglicher Art, als auch chronische Erkrankungen des Bewegungsapparates behandelt.
Von Seiten der Berufsgenossenschaften sind die Christophorus Kliniken zur Behandlung von Arbeitsunfällen einschließlich des Verletztenartenverfahrens zugelassen. Unter dem Dach der Deutschen Gesellschaft für Unfallchirurgie nimmt die Klinik für Orthopädie und Unfallchirurgie an der Versorgung Schwerverletzter teil und ist als Lokales Traumazentrum zertifiziert. Bei Bedarf steht ein multidisziplinäres Trauma Team jederzeit zur kompetenten medizinischen Versorgung des Verunfallten zur Verfügung.
Des Weiteren finden in der unfallchirurgisch/orthopädischen Ambulanz täglich Sprechstunden nach vorheriger telefonischer Terminabsprache statt. Für die Vorstellung in der Sprechstunde ist eine Einweisung durch den Hausarzt oder eine Überweisung durch einen Orthopäden oder Unfallchirurgen erforderlich.
Unfallchirurgische Ambulanz am Kliniken-Standort Dülmen
Telefon: 02594 92-00
Fax: 02594 92-21352
E-Mail: ck2@christophorus-kliniken.de

Pauline Benning (rechts)
Janette Hartmann
Telefon: 02541 89-11099
Fax: 02541 89-13502
E-Mail: ck2@christophorus-kliniken.de
Sprechstunden
Wiedervorstellung zu Verlaufskontrolle
Montag bis Freitag
13:00 – 14:30 Uhr
Samstag und Sonntag
10:00 – 11.00 Uhr
Privatsprechstunde
Mittwoch 9:30 – 14:30 Uhr
Bitte vereinbaren Sie einen Termin über das Chefarztsekretariat unter der
Telefonnummer: 02541 89-11099
So erreichen Sie uns
Christophorus Kliniken
Klinik für Orthopädie und Unfallchirurgie
Südring 41, 48653 Coesfeld
Liegendanfahrt:
Beguinenstr. 15



Oberarzt
Zentrumskoordinator
EPZ-Hauptoperateur
Facharzt für Orthopädie und Unfallchirurgie, spezielle Unfallchirurgie

Leitender Oberarzt
Facharzt für Chirurgie, Orthopädie, Unfallchirurgie, spezielle Unfallchirurgie, Rettungsmedizin und Sportmedizin, ATLS Provider
Koordinator der orthopädisch/unfallchirurgischen Ambulanz

Leitender Oberarzt
EPZ-Hauptoperateur
Facharzt für Orthopädie und Unfallchirurgie
Spezielle Chirurgie/D-Arzt

Chefarzt
Leiter EndoProthetikZentrum Coesfeld
EPZ-Hauptoperateur
Facharzt für Orthopädie und Unfallchirurgie, spezielle orthopädische Chirurgie, spezielle Unfallchirurgie
Manuelle Therapie, Röntgendiagnostik
Spezialist für Hüfte, Knie und Sprunggelenk
Prof. Schagemann leitet das EndoProthetikZentrum Coesfeld und ist auf die minimal invasive Hüftendoprothetik über den vorderen Zugang (DAA) sowie die Kniegelenksendoprothetik vom Schlitten bis zur Revisionsprothese spezialisiert. Die wissenschaftlich begleitete Einführung eines Kurzschaftes und die Implementierung eines FastTrack und Prehabilitation Konzeptes ermöglicht eine sofortige Mobilisierung und rasche Rekonvaleszenz. Neben dem Gelenkersatz ist der Gelenkerhalt ein weiterer Schwerpunkt. Bandplastiken und Osteotomien gehören genau wie die Knorpelchirurgie zum Spektrum. Prof. Schagemann ist Alumni der Mayo Clinic, MN, USA und war langjähriges Mitglied des Knorpel- und Meniskuskomitees der AGA. Er hat diverse Fachartikel zu diesem Thema publiziert.

Oberärztin
Fachärztin für Chirurgie und Unfallchirurgie, spezielle Unfallchirurgie, Fußchirurgie, Rettungsmedizin

Chefarzt
Leiter EndoProthetikZentrum Coesfeld
EPZ-Hauptoperateur
Facharzt für Unfallchirurgie, Orthopädie, spezielle Orthopädische Chirurgie
Rheumatologie, Sportmedizin, Chirotherapie, Physikalische Therapie
Spezialist für Hüfte, Knie und Schulter
Dr. Jakob leitet seit 15 Jahren die Klinik für Orthopädie und Unfallchirurgie und baute insbesondere die Orthopädische Abteilung weiter aus. Dr. Jakob ist EPZ-Hauptoperateur im EndoProthetikZentrum und somit ausgewiesener Experte auf dem Gebiet der minimal invasiven Implantation von Kunstgelenken im Bereich der Schulter, der Hüfte und des Kniegelenkes. Neben der Versorgung mit Kniegelenksteilprothesen (sog. Schlitten) ist die arthroskopische Schulterchirurgie ein weiterer Schwerpunkt seiner Tätigkeit.

Oberarzt
Facharzt für Orthopädie und Unfallchirurgie

Leitende Ärztin des Bereichs Neuroorthopädie und Technische Orthopädie
Fachärztin für Orthopädie und Unfallchirurgie, Kinderorthopädie, Sportmedizin
stellvertretende Leiterin SPZ Westmünsterland
Sektionsleitung Kinderorthopädie
Unsere Zentrale Notaufnahme ist 7 Tage in der Woche 24 Stunden für medizinische Notfälle geöffnet. Grundsätzlich weisen wir niemanden ab. Wir versuchen unser Möglichstes, um Sie in angemessener Zeit zu untersuchen und, falls notwendig, zu behandeln.
Welche Notfälle in unserer Notaufnahme behandelt werden, wie die Wartezeiten sind und was bei leichten Erkrankungen oder Verletzungen außerhalb des Hausarzt-/Hausärztin-Sprechstunden zu tun ist, finden Sie hier.
Neben der Versorgung in der Zentralen Notaufnahme findet eine regelmäßige Sprechstunde statt. Zu diesen Sprechstunden kommen Patient:innen, die von niedergelassenen Ärzte:innen überwiesen worden sind, und Patient:innen, die nach der Entlassung eine sog. “nachstationäre Behandlung” benötigen.
Jeder Arbeitnehmer, jeder Schüler ist während seiner Arbeitszeit bzw. Schulzeit durch die Berufsgenossenschaft oder die Unfallversicherung der Länder unfallversichert. Dies bedeutet, dass auch der Weg von der Wohnung zur Arbeit und zurück in diesen Versicherungsschutz eingeschlossen ist. Nur den Ärzt:innen, die besondere personelle und räumliche Voraussetzungen erfüllen – wie z. B. im Krankenhaus – haben die Ermächtigung zu diesem berufsgenossenschaftlichen Heilverfahren.

Telefon: 02541 89-12010
Fax: 02541 89-13511
E-Mail senden
So erreichen Sie uns
Christophorus Kliniken
Zentrale Notaufnahme
Südring 41, 48653 Coesfeld
Mit unsere Chirurgischen Ambulanz in Dülmen erhalten Sie eine optimale wohnortnahe Versorgung in der Region in enger Zusammenarbeit mit den niedergelassenen Ärzten und den übrigen Fachabteilungen des Hauses.
Wir bieten:
Ist eine stationäre und/oder operative Behandlung erforderlich, führen die Fachärzte diagnostische und therapeutische Erstmaßnahmen durch und verlegen dann den Patienten zur weiteren stationären Behandlung in ein geeignetes Versorgungszentrum. In der Regel sind dies die Chirurgischen Kliniken 1 und 2 an unserem Standort in Coesfeld. Durch ein gemeinsames IT-Informationssystem und die Kenntnis der gemeinsam entwickelten Behandlungsabläufe ist eine zügige und ineinander greifende Behandlung gesichert.
Zwei exzellente Fachärzt:innen betreuen die Patient:innen werktäglich:
Im Notfall ist die Notfalldienstpraxis unter der landesweit einheitlichen
Telefonnummer 116 117 außerhalb der Öffnungszeiten niedergelassener Ärzte Ihr Ansprechpartner.
Telefon: 02594 92-00
Fax: 02594 92-21352
E-Mail: ck2@christophorus-kliniken.de
Sprechstunden
Montag bis Freitag
8:00 – 16:30 Uhr
Prämedikation
Anästhesiologische Klinik
Donnerstag 14.00 – 15.30 Uhr
So erreichen Sie uns
Christophorus-Kliniken
Chirurgische Ambulanz
Vollenstraße 10, 48249 Dülmen
Lebensbedrohliche Notfälle
Tel. -Nr. 112
Zentrale Notaufnahme am Kliniken-Standort Coesfeld:
Für akute Erkrankungen oder Verletzungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Zentrale Notaufnahme am Kliniken-Standort Dülmen:
Für akute internistische und neurologische Erkrankungen, die eine rasche medizinische Versorgung benötigen, ist unsere zentrale Notaufnahme an 365 Tagen im Jahr, rund um die Uhr für Sie geöffnet.
Bei Verletzungen und Unfällen, die eine rasche Versorgung benötigen, ist unsere chirurgische Ambulanz in Dülmen von 08:00-16:30 Uhr für Sie geöffnet. Hier werden auch alle Arbeits-/Wege- und Schulunfälle (Berufsgenossenschaft) fachkundig betreut und auch weiterversorgt.
Hier finden Sie Informationen zur Hilfe und Unterstützung nach sexualisierter Gewalt.
Alle anderen akuten Erkrankungen: hausärztliche Notfallnummer
Tel. -Nr. 116 117
Notfalldienst Kreis Coesfeld
Telefonzentrale Klinikstandort Coesfeld
Tel. -Nr. 02541 89-0
Südring 41, 48653 Coesfeld
Telefonzentrale Klinikstandort Dülmen
Tel. -Nr. 02594 92-00
Vollenstraße 10, 48249 Dülmen
Telefonzentrale Klinikstandort Nottuln
Tel. -Nr. 02502 220-0
Hagenstraße 35, 48301 Nottuln
| Station | Leitung | Kontakt |
|---|---|---|
| DE/IMC | Pflegerische Leitung: Hans-Jürgen Konert stellv. Pflegerische Leitung: Michael Hägele, Nadine Puhe | Tel: 02502 220-36071 |
| D1 | Pflegerische Leitung: Matthias Frankemölle stellv. Pflegerische Leitung: Kai Schweinstig und Nina Ahlmann | Tel: 02502 220-36171 E-Mail: matthias.frankemoelle@christophorus-kliniken.de |
| D2 | Pflegerische Leitung: Nadine Stepka stellv. Pflegerische Leitung: Margret Hageböck | Tel: 02502 220-36150 E-Mail: nadine.stepka@christophorus-kliniken.de |
| Endoskopie | Pflegerische Leitung: Claudia Bresgen | E-Mail: claudia.bresgen@christophorus-kliniken.de |
| Tagesklinik | Pflegerische Leitung: Monika Ruthmann | Tel: 02502 220-36013 E-Mail: monika.ruthmann@christophorus-kliniken.de |
Station | Leitung | Kontakt |
A1 | Pflegerische Leitung: Irina Kraus | Tel: 02594 92-21139 E-Mail: irina.kraus@christophorus-kliniken.de |
A2 | Pflegerische Leitung: Melanie Richter stellv. Pflegerische Leitung: Thomas Hülsmann | Tel: 02594 92-21238 E-Mail: melanie.richter@christophorus-kliniken.de Tel: 02594 92-21238 E-Mail: thomas.huelsmann@christophorus-kliniken.de |
BE2 | Pflegerische Leitung: Urs Gondrum stellv. Pflegerische Leitung: Elisabeth Zobe | Tel: 02594 92-23052 E-Mail: urs.gondrum@christophorus-kliniken.de Tel: 02594 92-23052 E-Mail: elisabeth.zobe@christophorus-kliniken.de |
A3 | Pflegerische Leitung: Celina-Marie Schniggendiller stellv. pflegerische Leitung: Christian Sicking | Tel: 02594 92-47286 E-Mail: celina-marie.schniggendiller@christophorus-kliniken.de Tel: 02594 92-47286 E-Mail: christian.sicking@christophorus-kliniken.de |
A4 | Pflegerische Leitung: Florian Küppers stellv. Pflegerische Leitung: Eileen Thurau | Tel: 02594 92-47054 E-Mail: florian.küppers@christophorus-kliniken.de Tel: 02594 92-21438 E-Mail:eileen.thurau@christophorus-kliniken.de |
DE1 | Pflegerische Leitung: Maria Beine | Tel: 02594 92-23023 E-Mail: maria.beine@christophorus-kliniken.de |
DE2 | Pflegerische Leitung: Sabina Berdys stellv. Pflegerische Leitung: Stefanie Lemanski | Tel: 02594 92-21001 E-Mail: sabina.berdys@christophorus-kliniken.de Tel: 02594 92-47058 E-Mail: stefanie.lemanski@christophorus-kliniken.de |
D1 | Pflegerische Leitung: Michaela Knüvener stellv. Pflegerische Leitung: Lena Althoff | Tel: 02594 92-47050 E-Mail: michaela.knuevener@christophorus-kliniken.de |
AE und ZNA | Pflegerische Leitung: Stefan Pieper stellv. Pflegerische Leitung: Joey Erkeling (AE), Sabine Yogurtcu (ZNA) | Tel: 02594 92-21017 E-Mail: stefan.pieper@christophorus-kliniken.de |
Endoskopie | Pflegerische Leitung: Günther Winkler | |
Kard. Funktion | Pflegerische Leitung: Evelyn Schumacher | |
| Station | Leitung | Kontakt | |||
|---|---|---|---|---|---|
| A2/A3 | Pflegerische Leitung (kommis.): Ellena Hüning stellv. Pflegerische Leitung: Lisa Elbers | Tel: 02541 89-11231 E-Mail: ellena.huening@christophorus-kliniken.de | |||
| BE | Pflegerische Leitung: Lukas Kösters stellv. Pflegerische Leitung: José Rui Klamt und Yvonne Fügemann | Tel: 02541 89-11065 E-Mail: lukas.koesters@christophorus-kliniken.de | |||
| B1 | Pflegerische Leitung: Nicole Thier stellv. Pflegerische Leitung: Elina Weghake, Rita Schultewolter | Tel: 02541 89-11165 E-Mail: nicole.thier@christophorus-kliniken.de | |||
| C2 | Pflegerische Leitung (kommis.): Myriam Oral stellv. Pflegerische Leitung: N.N. | Tel: 02541 89-11295 E-Mail: myriam.oral@christophorus-kliniken.de | |||
| B2 | Pflegerische Leitung: Heidi Kerkeling stellv. Pflegerische Leitung: Iris Hähner | Tel: 02541 89-11265 E-Mail: heidi.kerkeling@christophorus-kliniken.de | |||
| C1 | Pflegerische Leitung: Andrea Lienhard stellv. Pflegerische Leitung: Carola Langener | Tel: 02541 89-11195 E-Mail: andrea.lienhard@christophorus-kliniken.de | |||
| D1 | Pflegerische Leitung: Christoph Pototzki stellv. Pflegerische Leitung: Isabell Jahnel, Sandra Ruhnau | Tel: 02541 89-12191 E-Mail: christoph.pototzki@christophorus-kliniken.de | |||
| D4/Neugeborene | Pflegerische Leitung: Rita Brinkert stellv. Pflegerische Leitung: Bianca Nißler, Corinna Müther | Tel: 02541 89-12422 E-Mail: rita.brinkert@christophorus-kliniken.de | |||
| D2 | Pflegerische Leitung: Katrin Lemm stellv. Pflegerische Leitung: Daniela Hölker, Annalena Bläker | Tel: 02541 89-12244 E-Mail:katrin.lemm@christophorus.eu | |||
| D3 | Pflegerische Leitung: Kerstin Kemna stellv. Pflegerische Leitung: Johann Steggemann, Sara Kaute | Tel: 02541 89-12322 E-Mail: kerstin.kemna@christophorus-kliniken.de | |||
| B3/B4 | Pflegerische Leitung: Julian Reers stellv. Pflegerische Leitung: Andrea Lauterbach, Daniel Laukamp | Tel: 02541 89-12422 E-Mail: julian.reers@christophorus-kliniken.de | |||
| Kinderambulanz | Pflegerische Leitung: Natalie Demes | Tel: 02541 89-11312 E-Mail: natalie.demes@christophorus-kliniken.de | |||
| Anästhesie | Pflegerische Leitung: Leo Schwabe stellv. Pflegerische Leitung: Johannes Pieper | Tel: 02541 89-12101 E-Mail: leo.schwabe@christophorus-kliniken.de | |||
| OP | Pflegerische Leitung: Christoph Böing-Messing stellv. Pflegerische Leitung: Mareen Hiller | E-Mail: christoph.boeing-messing@christophorus-kliniken.de | |||
| Ambulanzklinik | Pflegerische Leitung: Benjamin Held | Tel: 02541 89-12193 E-Mail: benjamin.held@christophorus-kliniken.de | |||
| ZSVA | Pflegerische Leitung: Dirk Geertsma | Tel: 02541 89-12105 E-Mail: dirk.geertsma@christophorus-kliniken.de | |||
| Endoskopie | Pflegerische Leitung: Gisela Maas stellv. Pflegerische Leitung: Christina Niehoff | Tel: 02541 89-12031 E-Mail: gisela.maas@christophorus-kliniken.de | |||
| Kard. Diagnostik | Pflegerische Leitung: Evelyn Schumacher stellv. Pflegerische Leitung: Michaela Daldrup | Tel: 02541 89-11106 E-Mail: evelyn.schumacher@christophorus-kliniken.de | |||
| ZNA | Pflegerische Leitung: Sven Nyssen stellv. Pflegerische Leitung: Nicole Wendt | Tel: 02541 89-12010 E-Mail: sven.nyssen@christophorus-kliniken.de | |||
| Lichtruf | Pflegerische Leitung: Andrea Pechacek, stellv. Pflegerische Leitung: Nancy Sommer | E-Mail: andrea.pechacek@christophorus-kliniken.de |
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Bunny Stream. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Wistia. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen